

前言
近日,我院产科成功诊治一名37岁,有两次疤痕子宫手术史的凶险性前置胎盘产妇。该产妇确诊“凶险性前置胎盘、胎盘植入”,病情危重,最终在产科、介入科、麻醉科、ICU、输血科、新生儿科等多学科团队紧密协作下,母婴平安。
病例回顾
病情回顾
据悉,37岁的汪女士此次为第四次怀孕、第三次分娩,曾有两次剖宫产手术史,属于高危妊娠重点监护对象。孕34+4周时,经多家医院检查发现胎盘植入后转诊至我院产科副主任医师许香香的门诊,经过详细检查,确诊为“凶险性前置胎盘合并胎盘植入”——这是产科最凶险的并发症之一,胎盘组织不仅覆盖宫颈内口,还穿透子宫肌层与疤痕组织粘连,分娩时极易引发致命性大出血,对母婴生命构成严重威胁。
治疗方案
为保障母婴安全,产科团队提前制定多套抢救预案,联合介入科、ICU、麻醉科、输血科、新生儿科等科室进行病例讨论,最终确定“腹主动脉球囊阻断术+剖宫产+子宫止血缝合”的联合手术方案。手术当日,介入科医生率先精准置入腹主动脉球囊,为术中减少出血筑牢第一道防线;随后产科团队顺利娩出胎儿,新生儿状况良好。
手术过程
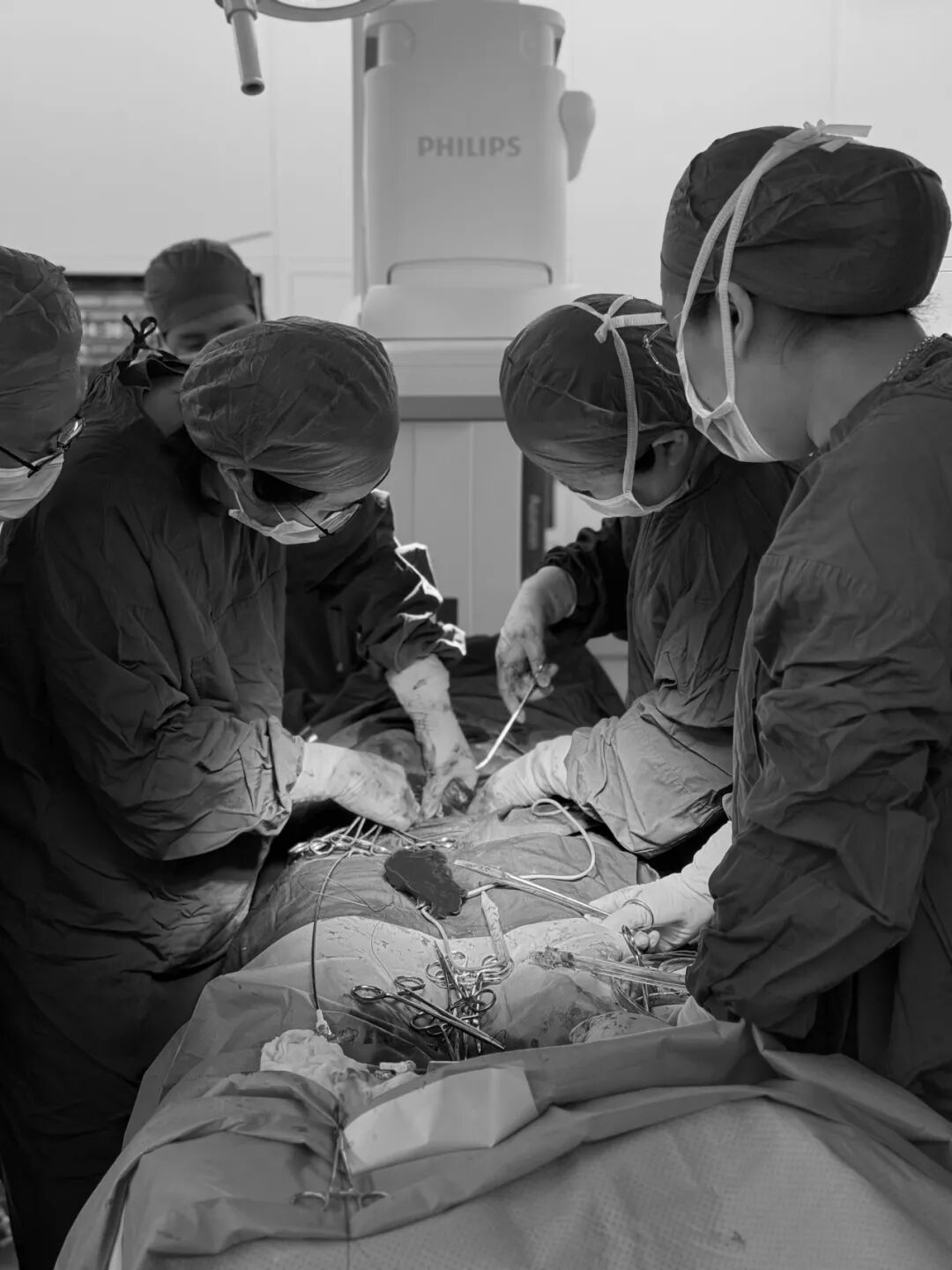
然而,正如术前预判,胎儿娩出后,汪女士子宫下段胎盘剥离面出现凶猛出血,短时间内出血量达2000ml,属于难治性产后出血。
危急时刻,手术团队迅速启动止血预案:
术后观察
术后,汪女士转入ICU接受进一步监护治疗。ICU团队给予心电监护、抗炎止血、促宫缩、补充白蛋白等对症支持,密切监测出血情况、凝血功能及器官功能。经过13小时精细化护理,患者生命体征平稳,各项关键指标逐步恢复正常,未出现感染、下肢血管并发症等情况,目前已顺利转出ICU,进入普通病房继续康复。
结语
凶险性前置胎盘合并胎盘植入的抢救,是对医院多学科协作能力与危重症救治水平的严峻考验。此次抢救的成功,得益于我院产科团队对高危妊娠的精准预判、多学科协作的无缝衔接、先进手术技术的熟练应用,以及输血科、ICU等科室的全力保障,充分彰显了我院在产科危急重症救治领域的深厚积淀与综合实力。
作为区域妇幼健康保障核心机构,苏州市妇幼保健院始终聚焦高危妊娠管理与危重症救治,不断优化多学科协作机制,提升前沿技术应用水平,用专业与担当为母婴健康筑起一道坚不可摧的“安全防线”。

作者:宋 晔
编辑:颜闽悦
审核:宣传部
苏州市妇幼保健院
苏州市立医院
妇幼院区

博爱 | 诚信 | 敬业 | 创新
长按扫描
了解更多健康信息