很多人以为看“材料”就够了。其实更重要的是:医生种得是否规范 + 你后期维护是否到位 |
先把答案说在前面 |
多数种植牙不是三五年就坏。10年维度上,种植体总体存活率大约在 93.2%—96.4%[1]。 |
但“还在嘴里”不等于“一直很好用”。真正决定能不能久用的,是周围牙龈和骨头能不能长期保持健康。 |
所以,种植牙能保多久,通常不是只看医生那一天怎么种,更要看患者之后每天怎么养。 |
很多患者会问:“医生,种植牙能不能用一辈子?” 这个问题,就像问一辆车能开多久:车本身要好,驾驶习惯要好,保养还得跟上。
看数字,确实很能打:长期研究告诉我们:很多种植牙确实能稳定使用很多年,甚至超过20年。部分缺牙患者长期随访中,25年累计存活率仍可达约95.3%。
可问题在于:但临床上更重要的,不只是“它还在”,而是“它是否一直稳定、舒服、周围组织健康”。如果总是发炎、骨头慢慢吸收、修复体反复出问题,那就不能算真正意义上的“省心”。
• “存活”=种植体还在嘴里,还能承担功能。
• “成功”=不仅还在,而且周围牙龈和骨稳定,没有持续炎症和明显并发症。
所以,别把“种上了”理解成“从此不用管”。不少系统综述都提示:种植牙长期存活率高,但生物学并发症和技术并发症并不少见。
|
一句话记住 |
|
种植牙怕的不是“做完”,而是“做完以后长期处在清不干净、反复发炎的环境里”。 |
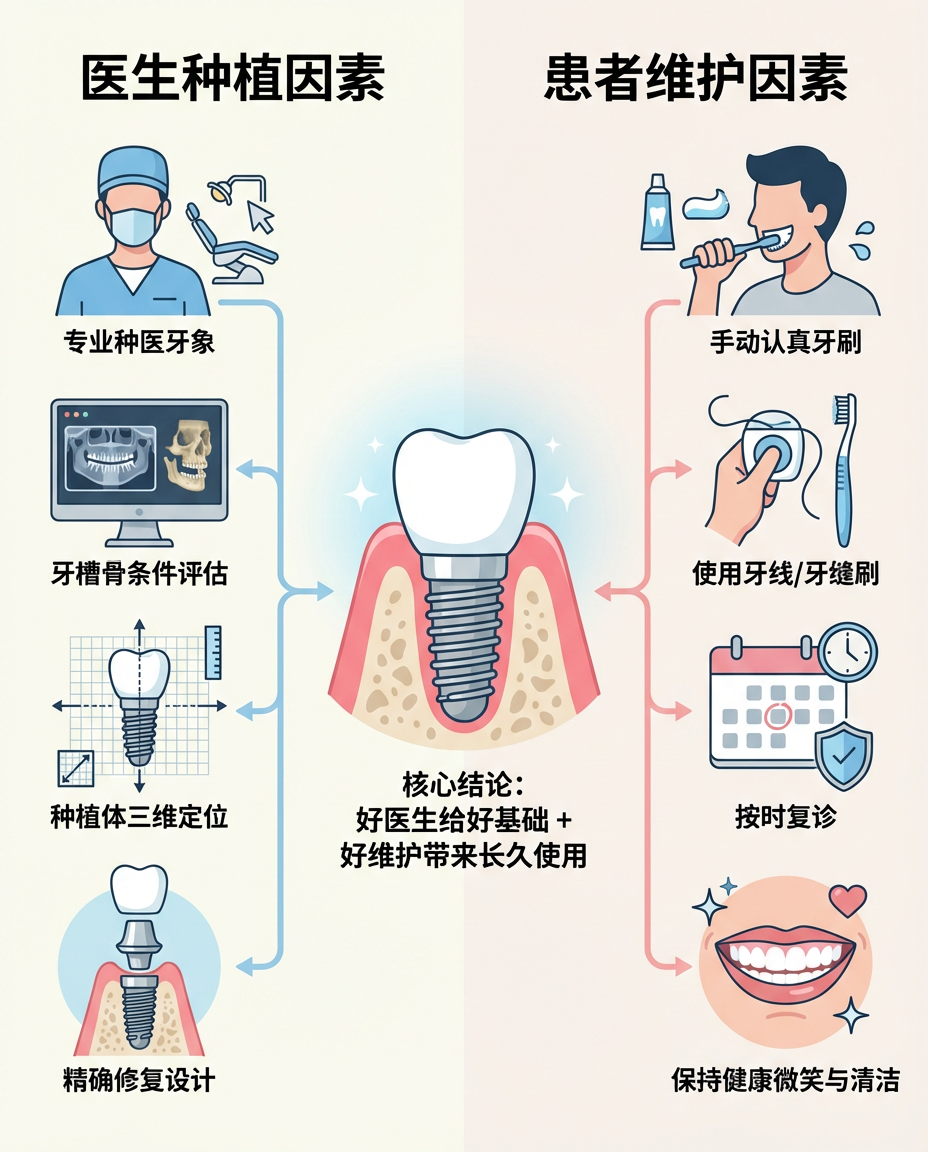
为什么同样是种植牙,有人很稳定,有人几年就出问题?种植牙不是简单把“钉子拧进去”就结束。术前评估、骨条件、咬合设计、手术规范性、修复外形是否利于清洁,都会影响长期结果。
• 术前评估充分:看骨量、看咬合、看牙周基础、看吸烟和全身情况。
• 手术与修复规范:位置、角度、受力、邻接关系都要合理。
• 修复体要便于清洁:如果形态太鼓、太厚、刷不到,后期菌斑就更容易堆积。
这一点很关键:共识文件指出,修复体如果过度外凸、清洁通道受限,会增加围种植体炎风险。换句话说,医生做得好,不只是手术当天顺利,更是给这颗牙争取到一个“好维护”的起点。
这部分是最容易被低估的:围种植体黏膜炎和围种植体炎,本质上都和菌斑生物膜有关。菌斑控制越差,长期炎症风险越高。
不是“理论上重要”,而是“研究已经证实重要”:系统综述和Meta分析显示:规律接受支持性维护治疗的人,种植体存活率更高,围种植体炎和围种植体黏膜炎发生率更低。
✔ 每天清洁做得好,是种植牙长期稳定的底层条件。
✔ 定期复查和维护,不是“形式主义”,而是在问题还小的时候就把它拦下来。
✔ 对有牙周炎病史的人来说,维护更不是可选项,而是刚需。
|
门诊里最常说的一句话 |
|
种植牙不是“做完就结束”,而是“做完才真正开始”。 |
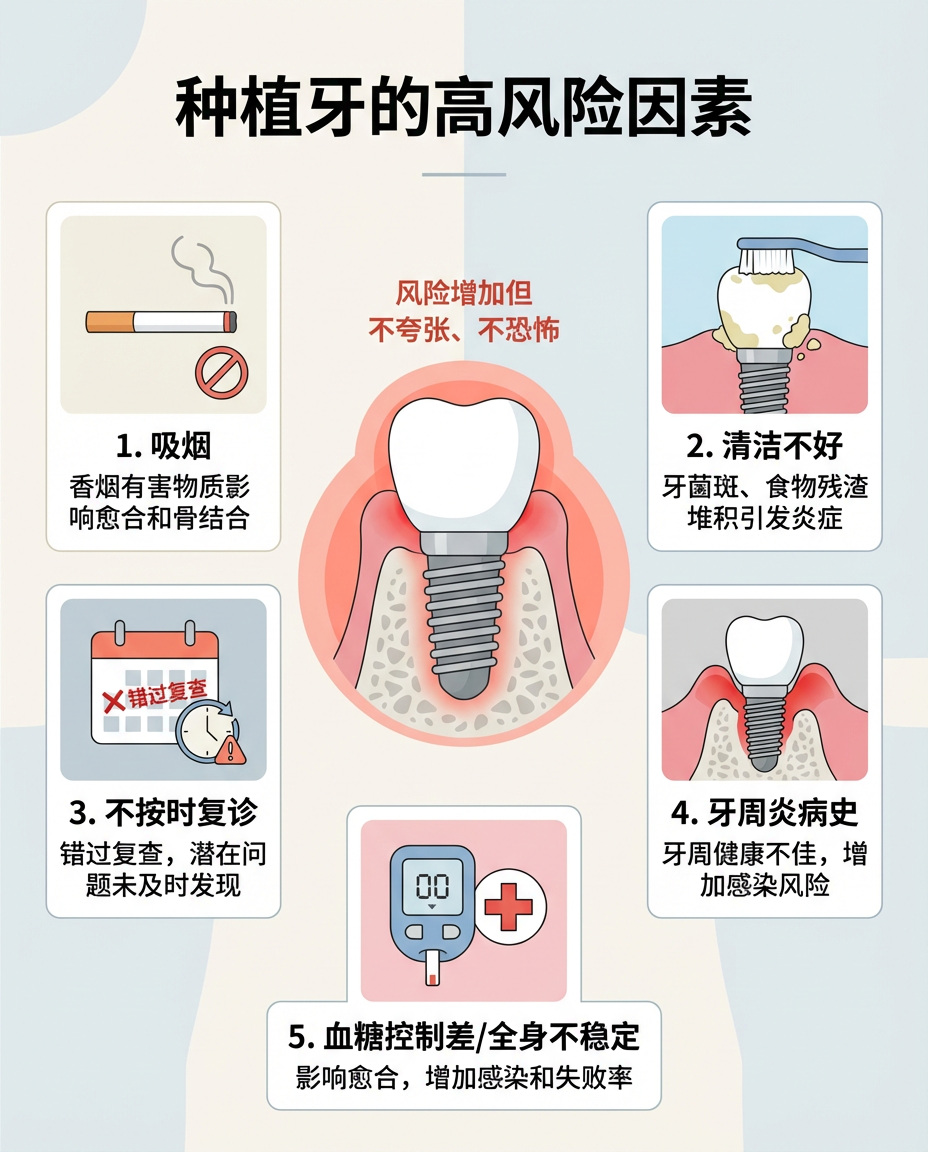
这几个要特别注意:不是每个人的风险都一样。以下几类因素,在文献里反复被提到。
• 牙周炎病史:既往牙周问题越明显,后期围种植体并发症风险通常越高。
• 菌斑控制差:这是围种植体疾病最核心的危险因素之一。
• 吸烟:与围种植体炎和失败风险增加相关。
• 血糖控制不佳:控制越差,长期组织反应通常越不理想。
• 长期不复查:很多问题前期没明显疼痛,但骨吸收和炎症可能已经开始。
|
你要做的事 |
为什么重要 |
|
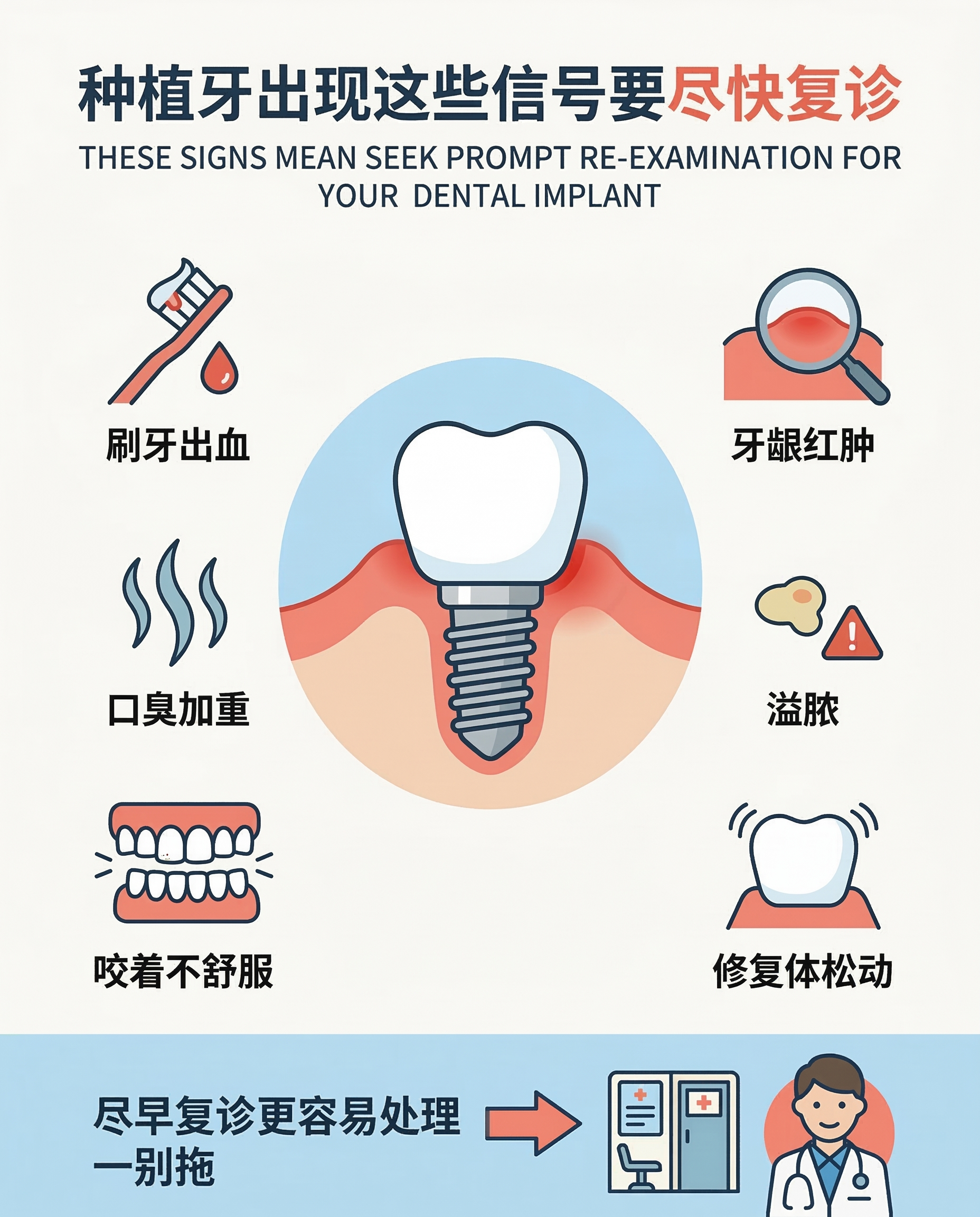
☑ 每天刷干净 + 清洁邻接面 |
菌斑控制越好,围种植体黏膜炎和围种植体炎风险越低。 |
|
☑ 按时复查和维护 |
规律维护与更高存活率、较低围种植体疾病发生率相关。 |
|
☑ 有牙周炎史更要认真维护 |
这类人群后期并发症风险更高,更不能“做完就不管”。 |
|
☑ 能戒烟尽量戒烟 |
吸烟与围种植体炎和失败风险增加相关。 |
|
☑ 血糖尽量控制平稳 |
控制越稳定,长期组织反应通常越好。 |

我更愿意这样告诉患者:更准确的说法应该是:很多种植牙可以稳定使用10年以上;维护得好,20年甚至更久也并不少见。但没人能保证“一辈子”。
真正的答案是:因为决定它寿命的,不只是医生种进去的那一天,更是你之后每一天怎么刷、怎么清、怎么复查。
医生负责把种植牙“种好”,患者负责把种植牙“养久”。
[1] Howe MS, Keys W, Richards D. Long-term (10-year) dental implant survival: a systematic review and sensitivity meta-analysis. J Dent. 2019; PMID: 30904559.
[2] Lin CY, Chen Z, Pan WL, Wang HL. Supportive care in preventing peri-implant diseases and implant loss: a systematic review and meta-analysis. Clin Oral Implants Res. 2019; PMID: 31231883.
[3] Berglundh T, Armitage G, Araujo MG, et al. Peri-implant diseases and conditions: consensus report. J Clin Periodontol. 2018; PMID: 29926491.
[4] Schwarz F, Derks J, Monje A, Wang HL. Peri-implantitis. J Clin Periodontol. 2018; PMID: 29926957.
[5] Herrera D, Berglundh T, Schwarz F, et al. Prevention and treatment of peri-implant diseases: EFP S3 clinical practice guideline. J Clin Periodontol. 2023; PMID: 37271498.
[6] Giok KC, Liu Y, Yeh CY, et al. Risk factors for peri-implantitis: umbrella review of meta-analyses. J Dent. 2024; PMID: 38762079.