很多患者一听到“种植牙软组织移植”,第一反应都是:
“不是已经种牙了吗?怎么还要再动一次?”
“是不是我的情况特别差?”
“这一步是不是医生在给我加项目?”
其实,软组织移植往往不是“多做一步”,而是在给种植牙“加一层更稳的保护”。种植体像地基,牙冠像房子,而牙龈和周围软组织,更像门框、窗帘和外墙收边。地基稳,不代表外观一定自然,也不代表以后一定好清洁、少发炎、会退缩。近年的系统综述和共识报告都提示:种植体周围软组织的厚度、角化黏膜宽度以及外形稳定性,会影响清洁维护、炎症控制、牙龈退缩风险和最终美观效果。
软组织移植,到底是在“移”什么?
先说得直白一点:
它不是在“补骨头”,而是在“调整牙龈条件”。
医生做软组织移植,主要是想解决两件事:
第一,让牙龈更厚一点;
第二,让牙龈更宽一点、更结实一点。
在文献里,这通常对应两类目标:一类是增加黏膜厚度,另一类是增加角化黏膜宽度。如果已经出现了种植体周围牙龈退缩、颊侧凹陷、金属颜色透出,软组织手术还可用于改善局部外观。现有综述显示,结缔组织移植常用于“增厚”和改善退缩;游离龈移植更常用于“增宽”角化黏膜。
为什么种植牙不能只看“骨头”,还要看“牙龈”?
因为患者真正每天面对的,不是种植体本身,而是它外面的那层牙龈。
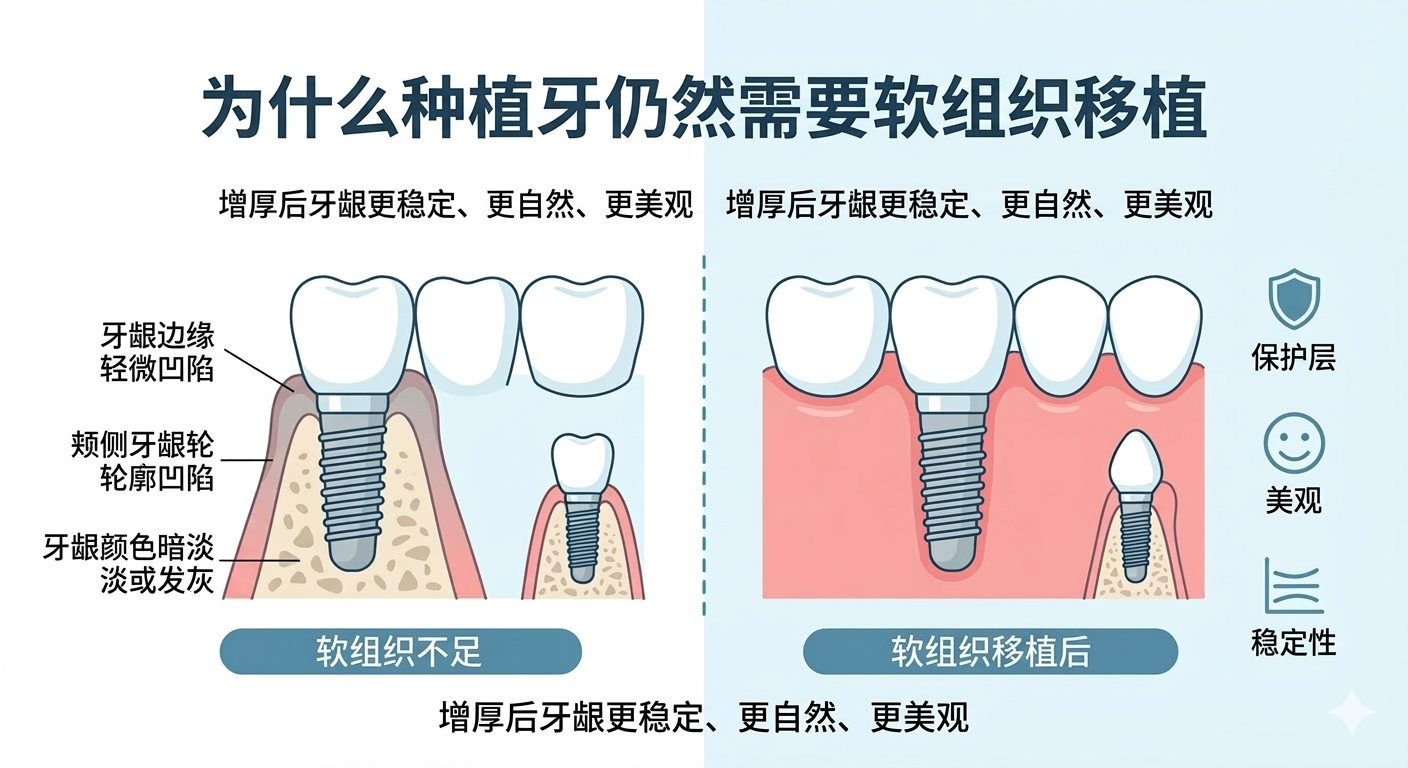
如果软组织太薄,前牙区更容易出现几个让人头疼的问题:
牙龈边缘不稳定,时间久了更容易显得“缩上去”;
种植体或基台颜色可能更容易透出来;
笑起来不够自然,邻牙和种植牙之间看上去不够协调。
共识报告和系统综述提示:在美学要求高的区域,软组织增量能带来更好的美学结果;而较厚的种植体周围黏膜,整体上也更倾向于获得更好的美观表现。
如果角化黏膜太少,问题又会变成另一种:
患者刷牙时容易疼,清洁动作做不到位;
局部更容易积存菌斑,出现红、肿、出血;
长期维护难度上升。
关于这一点,现有证据较一致:增加角化黏膜后,种植体周围的菌斑控制、黏膜炎症指标和局部健康状况通常会更理想;部分研究还观察到边缘骨水平更稳定。
哪些患者更可能需要软组织移植?
并不是每位种植患者都必须做,但以下几类人,医生更可能建议认真评估:
前牙区、笑线高、对外观要求高的人;
牙龈本身偏薄、偏“脆”、颊侧轮廓容易塌的人;
种植体周围角化黏膜不足、刷牙不舒服、反复红肿出血的人;
已经出现牙龈轻度退缩、凹陷、颜色透出的患者;
即刻种植或薄骨板条件下,希望尽量降低软组织退缩风险的人。
这类建议并不是“凭感觉”,而是基于当前种植文献对软组织厚度、角化黏膜和美学稳定性的整体认识。
做了软组织移植,能换来什么?
最常见的好处,可以概括成三句话。
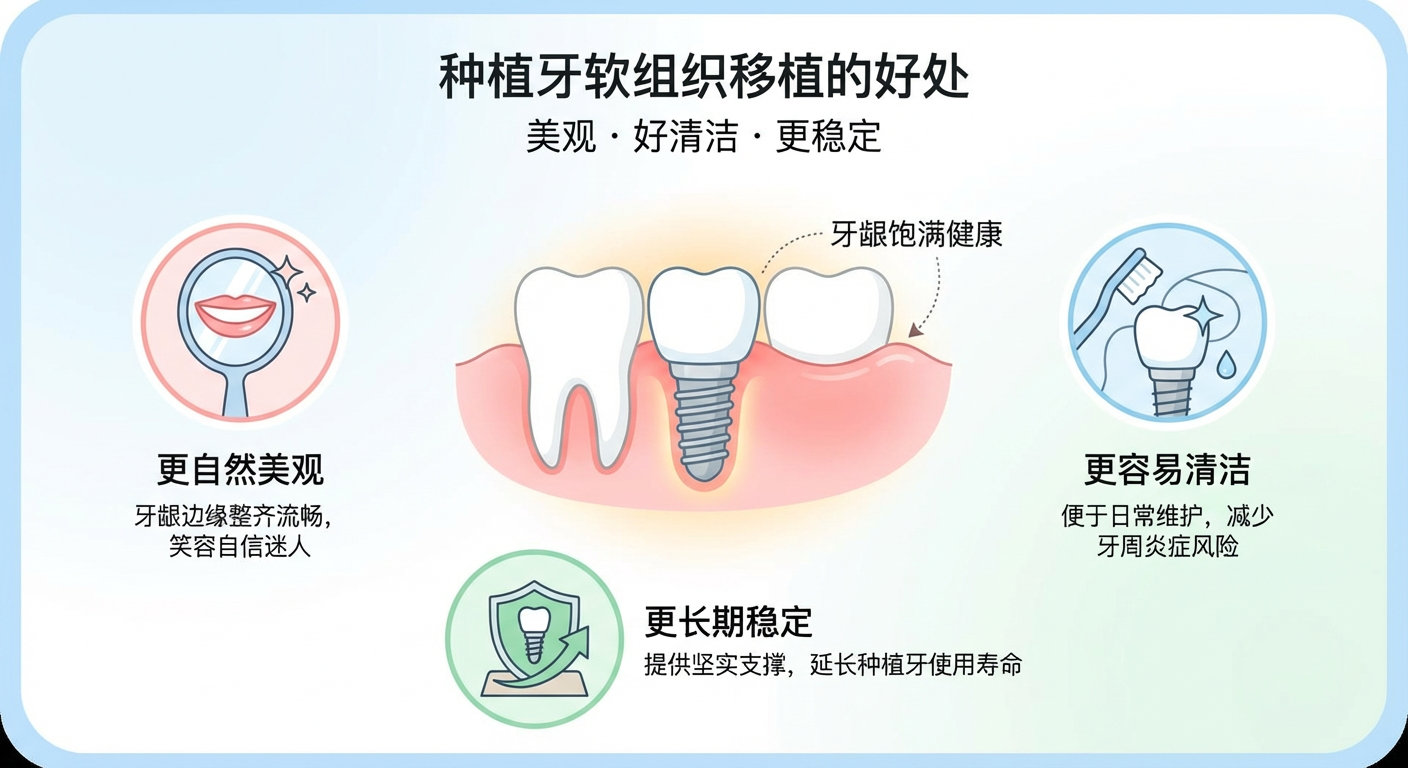
第一,更像“自己的牙”。
软组织更厚、更有支撑,前牙区更不容易出现牙龈边缘塌陷、颊侧退缩,粉红美学评分也更容易改善。
第二,更容易刷干净,也更不容易老是发炎。
当角化黏膜更充足时,患者日常清洁通常更容易坚持,局部炎症指标往往更好。
第三,长期维护更从容。
对于黏膜厚度不足的部位,软组织增厚与更少的边缘骨丢失有关;换句话说,它不只是“好看一点”,也可能让后续维护更稳一点。
当然,也要说一句实在话:软组织移植不是魔法。它不是做完就“永远不会出问题”,也不是所有病例都能达到同样的改善幅度。患者主观感受问卷上的提升,在一些研究里并没有表现得特别夸张,但在医生最关心的几个临床结果——厚度、退缩控制、局部健康和美学稳定性——它的价值是明确存在的。
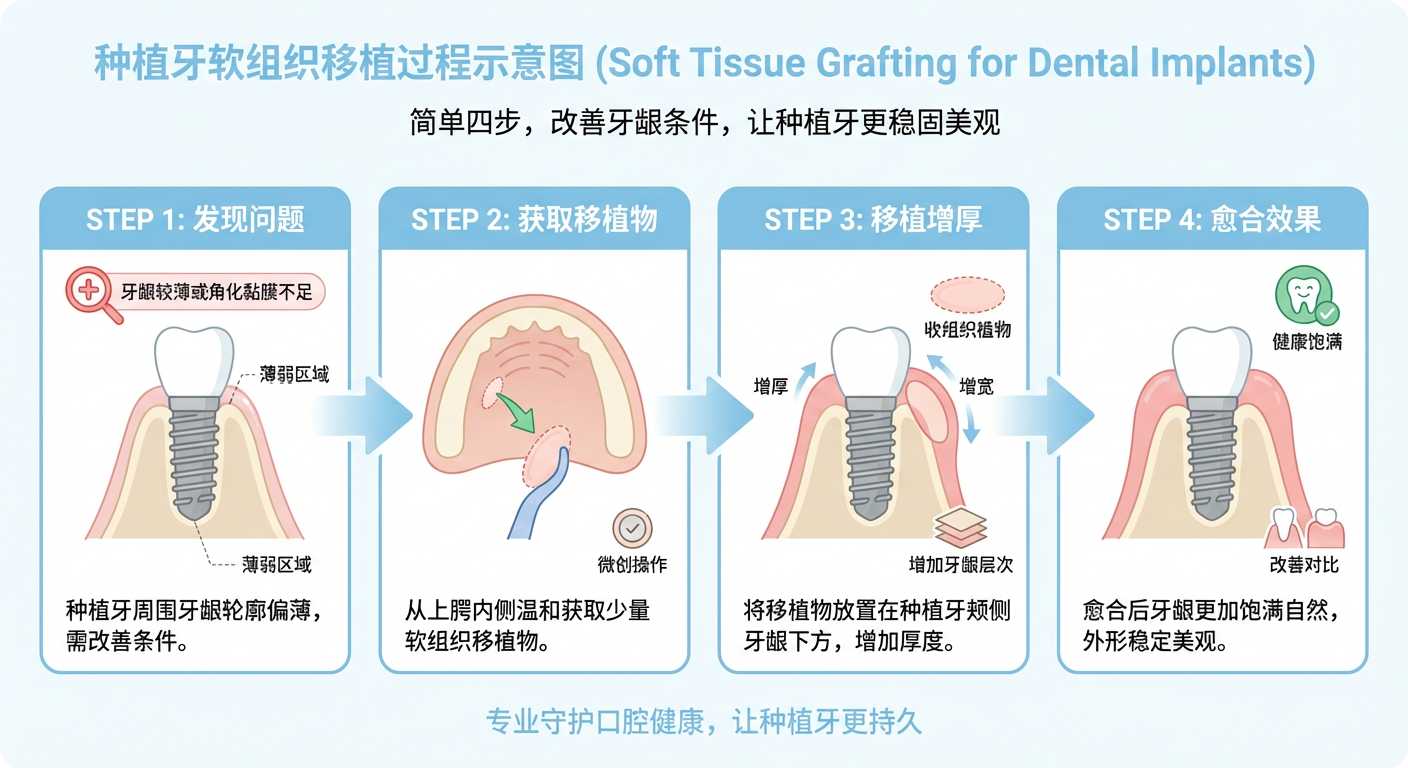
常见方案有哪些?差别又在哪里?
1)结缔组织移植:更像“加厚牙龈”的主力方案
这类方法通常从上腭取少量自体结缔组织,移植到种植位点周围。现有证据普遍认为,结缔组织移植在增加软组织厚度方面仍是标准方案之一,在很多比较中,它比不移植或软组织替代材料获得更明显的厚度增加,也常伴随更好的退缩控制和美学结果。
2)游离龈移植:更像“把牙龈边界加宽”
如果主要问题是角化黏膜太窄,游离龈移植往往更有针对性。较新的系统综述显示,游离龈移植用于增加种植体周围角化黏膜是有效的,平均角化黏膜增量约为 2.6 mm,并伴随黏膜炎症减少。
3)胶原基质或无细胞真皮基质:少一个取组织创口
这类替代材料的优势很容易理解:不用从自己上腭取组织,供区不适更少。但从现有证据看,它们在增加软组织厚度或角化黏膜宽度方面,整体上仍常略逊于自体移植;其中有些材料在美学表现上可以接近,但在“增量能力”上,自体组织仍更占优。
患者最关心的:会不会很疼?值不值得做?
大多数患者真正怕的,不是“术语”,而是“疼”和“麻烦”。
如果用的是自体移植,特别是需要从上腭取组织时,术后几天的不适感通常会比单纯种植多一些,这也是很多人最在意的地方。研究也显示,与软组织替代材料相比,自体结缔组织移植往往伴随更高一些的术后用药需求。
但是否“值得”,关键要看它是不是解决了你的核心风险。
如果本来就是薄龈型、前牙美学区、角化黏膜不足,或者已经有退缩迹象,那么把软组织提前处理好,常常比等将来出现“露金属边、牙龈越来越缩、总发炎刷不干净”后再补救,更主动,也更可控。
软组织移植应该什么时候做?
答案不是一个固定日期,而是“看病例”。
它可以安排在种植前后、种植同期、二期手术时,甚至修复后。2021 年共识认为,目前还没有足够证据给出“所有病例都适用”的唯一最佳时点;而 2023 年的临床综述则提出,从可操作性和可预期性看,种植前后或愈合基台连接时通常是较常用、较成熟的时间点。临床上到底选哪一个,要结合骨量、软组织缺损类型、是否前牙区、修复设计以及患者预期综合判断。
给患者的一句总结
种植牙软组织移植,不是“多缝一针那么简单”,也不是“可有可无的美容步骤”。
它真正做的,是把种植牙外面的那层“牙龈外套”变得更厚一点、更稳一点、更好打理一点。
对于合适的患者,它的意义往往不在“今天多做了一步”,而在于:
几年后照镜子时,牙龈边缘更自然;
每天刷牙时,更舒服、更容易清洁;
复查时,医生更少看到红肿、退缩和不稳定。
所以,医生建议你做软组织移植,很多时候不是因为种植牙“种不上”,而是因为想让这颗牙不只是种进去,还能更自然、更省心地用下去。
文献依据