一、基础概念
1. 定义
银屑病是一种由遗传与环境因素共同作用诱发的免疫介导的慢性、复发性、炎症性、系统性疾病。典型临床表现为局限或广泛分布的鳞屑性红斑或斑块,无传染性。其核心病理特征为角质形成细胞异常增殖、真皮血管扩张及免疫细胞浸润(如Th17细胞活化)。银屑病不仅是皮肤病,还可累及关节、心血管等系统,属于全身性炎症性疾病。
2. 流行病学特征
全球患病率:约0.5%~3%,欧美国家较高(2%~4%),亚洲相对较低。
中国数据:1984年调查显示患病率为0.123%,2012年升至0.47%,北方高于南方。
年龄与性别:可发生于任何年龄,约2/3患者在40岁前发病,男女比例相近。儿童患病率约0.5%(中国儿童为0.18%)。
季节性:多数患者冬重夏轻,与紫外线照射减少有关。
3 病因和发病.机制
(1)遗传因素
约30%患者有家族史,一级亲属遗传度达67%。
已发现80多个易感基因(如HLA-C*06:02、IL-23R、IL-36RN),其中IL-23/Th17通路为核心机制。
(2)环境诱因
感染:链球菌咽炎诱发点滴状银屑病。
创伤:手术、烫伤等可引发同形反应。
精神压力:应激事件加重或复发。
药物:β受体阻滞剂、锂剂、抗疟药等可能诱发。
(3)免疫异常
关键通路:树突细胞分泌IL-23→激活Th17细胞→产生IL-17A/IL-22→角质形成细胞增殖及炎症反应。
其他细胞因子:TNF-α、IFN-γ参与放大炎症。
4. 诊断
(1)临床诊断
典型皮损:鳞屑性红斑、蜡滴现象、薄膜现象、点状出血(Auspitz征)。
特殊部位:头皮“束状发”、甲凹陷或剥离。
(2)辅助检查
皮肤镜:红色背景上点状/环状血管,覆白色鳞屑。
病理活检:角化不全、Munro微脓肿、表皮突延长。
实验室检查:活动期CRP/ESR升高,筛查共病(如代谢指标)。
5. 银屑病分型
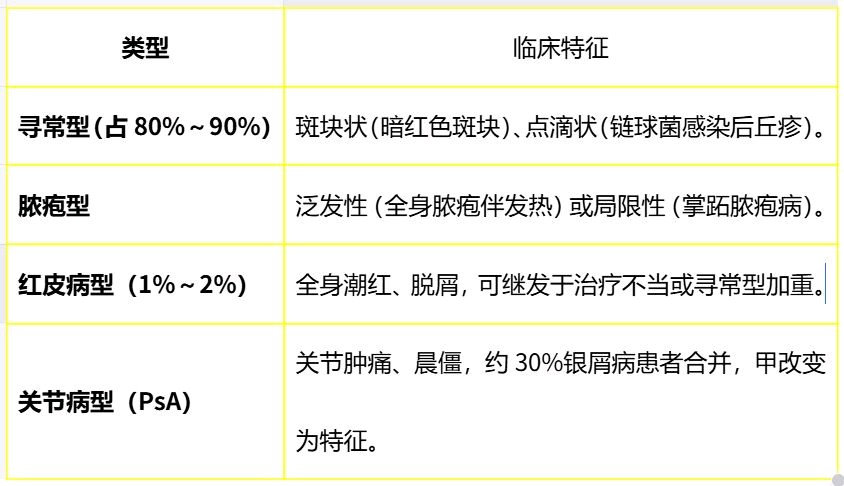
(1)三分法(中国指南)
轻度:BSA <3%,PASI <3,DLQI <6。
中度:BSA 3%~10%,PASI 3~10,DLQI 6~10。
重度:BSA ≥10%,PASI ≥10,DLQI ≥10,或累及特殊部位(面部、手足、甲)。
(2)二分法(国际共识)
局部治疗:BSA <10%且无特殊部位受累。
系统治疗:BSA ≥10%,或局部治疗失败,或累及关节/甲/生殖器等。
7. 银屑病共病
银屑病与多种系统性疾病密切相关,需早期筛查:
代谢综合征(30%~50%):肥胖、糖尿病、高血压、高血脂。
心血管疾病:心肌梗死风险增加(尤其年轻患者)。
心理疾病:抑郁、焦虑(DLQI≥10者风险高)。
自身免疫病:炎症性肠病(克罗恩病)、葡萄膜炎。
其他:非酒精性脂肪肝、慢性肾病、骨质疏松。
筛查建议:
轻度患者每年1次,重度患者每半年1次(包括血压、血糖、血脂、关节评估)。
8.文中“BSA” ,“PASI” ,“DLQI”的注释
(1)BSA(Body Surface Area,体表面积受累百分比)
定义:BSA用于评估银屑病皮损覆盖的体表比例,通过估算患者全身皮肤受累的百分比来反映疾病范围。
(2)PASI(Psoriasis Area and Severity Index,银屑病面积与严重程度指数)
定义:PASI是银屑病最常用的严重程度评分系统,综合评估皮损的面积、红斑、浸润(厚度)和鳞屑程度。
(3)DLQI(Dermatology Life Quality Index,皮肤病生活质量指数)
定义:DLQI用于评估银屑病对患者生活质量的影响,涵盖症状、日常活动、心理等多个维度。
二、如何治疗
(一)治疗方案
1. 外用药治疗(适合轻度患者)
(1) 糖皮质激素
代表药物:丙酸氯倍他索(超强效)、戊酸倍他米松(强效)、糠酸莫米松(中效)
用法:每日1-2次,强效激素连续使用不超过4周
注意:面部/皱褶部位用弱效,避免突然停药导致反跳
"强效糖皮质激素连续使用不应超过4周"(《中国银屑病诊疗指南(2023版)》)
(2) 维生素D3衍生物
代表药物:卡泊三醇、他卡西醇
优点:不易反弹,可长期使用
联合用药:与激素交替使用可减少副作用
(3) 钙调磷酸酶抑制剂
代表药物:他克莫司软膏(0.1%)
适用部位:面部、生殖器等薄嫩部位
"用于面部或间擦部位,可有效改善瘙痒、红斑和脱屑"(《中国银屑病诊疗指南(2023版)》)
2. 系统用药(中重度患者)
(1) 传统药物
阿维A:
剂量:起始10-20mg/d,最大不超过50mg/d
特别适合脓疱型和红皮病型
"是治疗脓疱型银屑病的一线用药"(《阿维A治疗银屑病专家共识》)
甲氨蝶呤:
用法:每周7.5-25mg,皮下注射更安全
需配合叶酸(5mg/周)减轻副作用
环孢素:
剂量:2.5-5mg/kg/d
起效快(4周内),但不宜超过2年
(2) 生物制剂(划重点!)
TNF-α抑制剂:
依那西普:50mg/周,皮下注射
阿达木单抗:首剂80mg,后每2周40mg
IL-17抑制剂:
司库奇尤单抗:第0,1,2,3,4周各300mg,后每月300mg维持
"对体重<60kg者可尝试150mg"(《中国银屑病生物治疗专家共识》)
IL-23抑制剂:
乌司奴单抗:第0,4周45mg,后每12周1次
体重>100kg者用90mg
3. 光疗
NB-UVB:最常用,每周2-3次
PUVA:口服补骨脂素+UVA,疗效更强但致癌风险较高
"窄谱UVB是优先选择的疗法"(《中国银屑病诊疗指南(2023版)》)
4. 中医中药
血热证:犀角地黄汤
血瘀证:活血散瘀汤
中成药:复方青黛胶囊、郁金银屑片
"辨证治疗需根据不同体质、年龄、病情变化随症加减"(《中国银屑病诊疗指南(2023版)》)
5. 其他治疗
本维莫德:新型非激素外用药,每日2次
抗IL-8单抗乳膏:新型外用生物制剂
(二)特殊部位处理(临床难点!)
头皮:糖皮质激素溶液+维生素D3衍生物
指甲:皮损内注射曲安奈德或系统用生物制剂
生殖器:弱效激素+他克莫司
掌跖:超强效激素封包或生物制剂
"生物制剂对银屑病甲损害治疗效果显著"(《关注特殊部位银屑病的管理》)
(三)特殊人群用药
儿童:首选环孢素/阿维A,生物制剂需≥4岁
孕妇:禁用阿维A,可用环孢素或TNF-α抑制剂
老年人:慎用环孢素,注意药物相互作用
(四)治疗原则(记忆口诀)
"规范、安全、个体化"
规范:用公认的治疗方案
安全:避免追求疗效忽视副作用
个体化:根据病情特点定制方案
三、常见问题
Q:为什么生物制剂治疗后还需要维持治疗?
A:因为银屑病是慢性病,像高血压需要长期控制。突然停药易复发,应逐步调整剂量。
Q:如何判断治疗效果?
A:主要看PASI评分:
PASI75:改善75%(基本达标)
PASI90:改善90%(理想目标)
PASI100:完全清除(最佳效果)
参考文献
《中国银屑病诊疗指南(2023版)》
《中国银屑病生物治疗专家共识(2019)》
《阿维A治疗银屑病专家共识(2017)》
《关注特殊部位银屑病的管理》
《中国关节病型银屑病诊疗共识(2020)》
《银屑病生物制剂达标治疗专家共识》
《国内外最新银屑病诊疗指南解读》