“医生,我这个6厘米的纤维瘤,是不是必须手术了?”
“不一定。但如果它还在长大,你又准备明年结婚要孩子,我会建议做掉。”
“那做完会不会……胸前留一道这么长的疤?”她在自己胸口比划了一下。
“那要看谁给你做、怎么做。有的人做完找不到疤,有的人做完像被画了一道。”我翻了翻她的彩超报告,“你这个位置,有三种方式可以选。”
先别急,有一件事得说在前面
大肿物(通常超过3厘米)要不要先穿刺?我的习惯是:建议穿,但不强制。
为什么建议穿?万一是恶性,直接开进去切出来才发现,可能第一次切不干净,还得二次手术。为什么不强制?因为经验丰富的医生通过超声也能有个七八成判断——边界光滑、形态规则、平行生长的,大概率是纤维腺瘤。而且穿刺也有局限,比如叶状肿瘤,穿刺打出来经常报“纤维上皮性病变,倾向良性”,跟普通纤维腺瘤傻傻分不清。
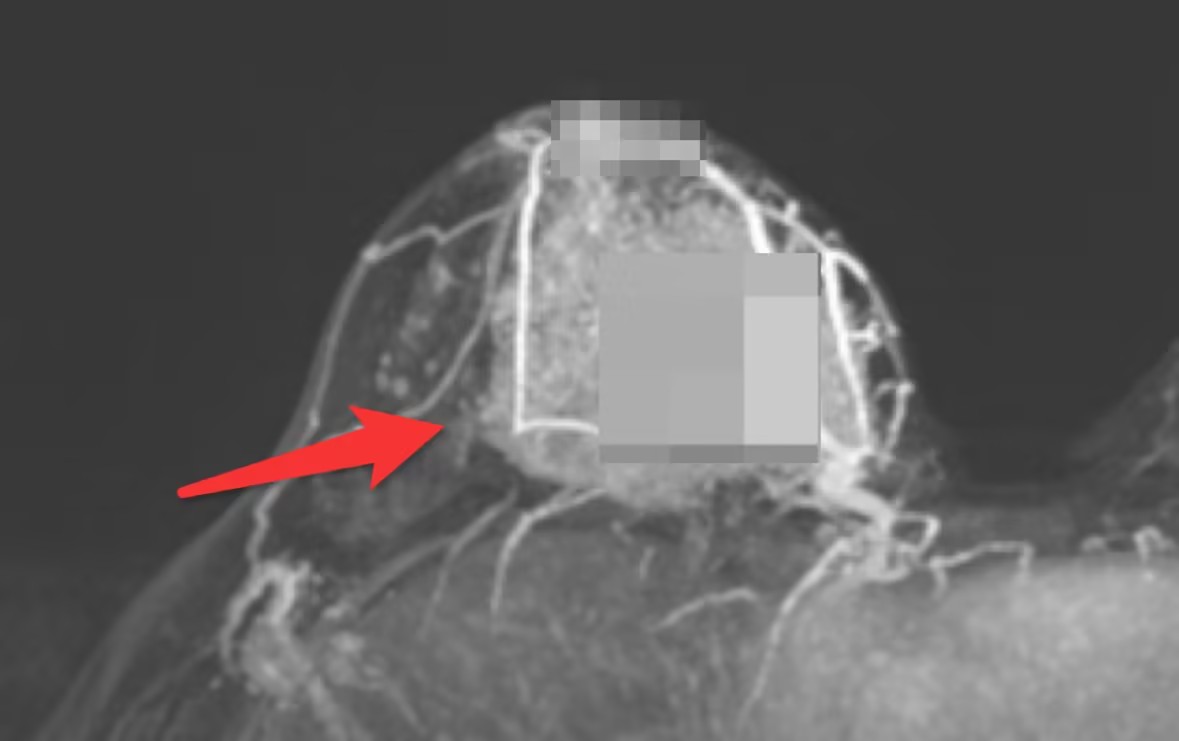
乳腺磁共振下巨大肿物穿刺提示为恶性
所以你问我能不能直接做?能。但我会跟你说明白:穿刺是花几百块、三五天时间,给自己买个“心里有底”。你愿意买,我们就穿;觉得肿物一看就是好东西,愿意相信医生的判断,我们也尊重。
好,如果你决定做,下面就是正题了。
第一种:微创旋切——小伤口,但有边界
这是最像“黑科技”的一种。医生在超声实时引导下,从皮肤扎一根旋切刀进去,刀头有个小槽,把肿瘤吸住、切碎、再吸出来。皮肤上只留一个3-5毫米的针眼,术后贴个创可贴就行。
按照指南,微创旋切的标准适应症是直径≤3厘米的良性肿物。为什么?因为旋切刀的刀槽就那么长,切3厘米以内的东西可以整块吸入、完整切下;超过这个尺寸,就需要反复切很多刀,把肿瘤打成碎块再吸出来。
这里有一个很多人不知道的风险:打碎之后,病理科医生很难判断切没切干净。比如一个6厘米的肿瘤,你切了30块吸出来,谁能知道第31块还在不在里面?所以即使是非常有经验的微创医生,可以适当放宽到4厘米甚至5厘米,但心里都清楚——残留风险是客观存在的,不是技术问题,是这个手术方式本身的局限。
所以微创旋切最适合的是:单发、不大、位置不深不浅、你不接受任何明显疤痕的年轻女性。优点是无疤、局麻就能做、做完即走、对全身几乎没影响。缺点是大的切不干净、深的够不着、太浅的怕把皮肤吸进去。
第二种:传统开放手术——最经典,但最挑医生
开放手术最大的优点是:能完整取出肿物。医生在直视下把整个肿瘤剥离出来,送病理科一看——边缘干干净净,心里踏实。
尤其适合巨大肿物(6厘米、8厘米甚至更大),这是最稳妥、最彻底的办法。而且对于有经验的医生来说,局麻就能完成,你清醒着跟医生聊聊天,二三十分钟就做完了。
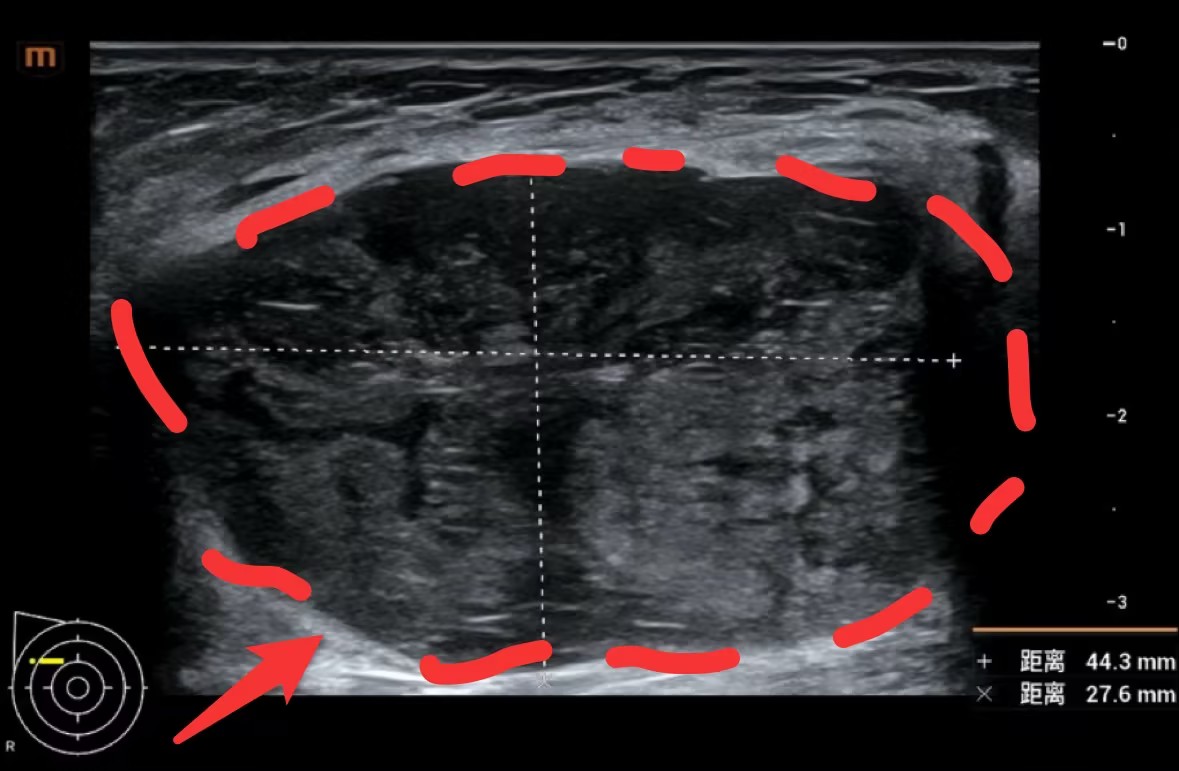
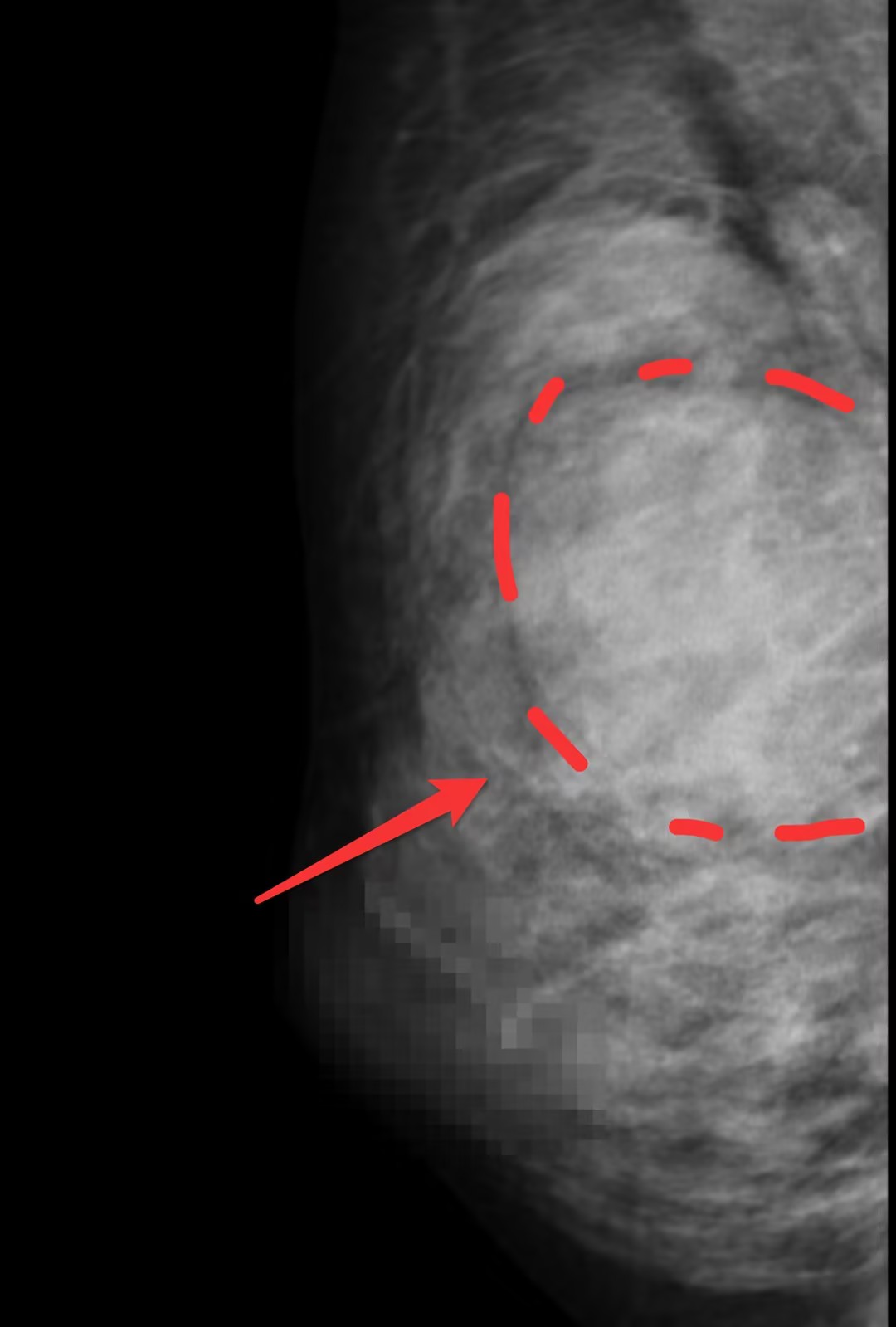

乳腺彩超及钼靶下巨大肿物,完整切除测量约5cm
那开放手术的缺点呢?很多人第一反应是“留疤”。但说实话,疤痕长啥样,完全看医生怎么切、怎么缝。
一个真正讲究美容的医生,会优先选择乳晕边缘切口。乳晕的皮肤颜色深、质地特殊,愈合之后那道疤就像融进了背景里,不凑近看根本发现不了。如果肿物离乳晕太远(超过10厘米),还可以做隧道式环乳晕切口——从乳晕切一个弧形口子,沿着皮下打一条隧道过去取肿物,术后同样看不出切口。缝合的时候,用皮内连续缝合技术,可吸收线在真皮层里走,表面没有针眼,愈合后是一条细细的线,而不是一排“蜈蚣脚”。
但坦白说,不是所有外科医生都能做好这件事。有些医生习惯在肿物正上方直接划一刀,缝合用粗线间断缝,术后疤痕就是一条明显的“蜈蚣”。所以开放手术的核心不是“手术方式”,而是谁来做。
开放手术还有一个不太被提及的局限:多发肿物。如果你左边乳房里大大小小长了三四个纤维腺瘤,开放手术想全部拿掉,往往需要切多个切口——一个切口对应一个肿物,切完乳房像被打了几个补丁。这种情况下,有经验的医生会优先处理最大的那个(比如6厘米的那个),小的(比如1厘米以下的)可以留着以后长大了再做微创。这不是偷懒,而是合理的“分期手术”策略。
第三种:腔镜辅助切除——无痕,但有门槛
腔镜手术的思路是:不在乳房上开口,而是把切口藏在腋窝的自然褶皱里。医生伸入腔镜和高清器械,在放大5-10倍的视野下精细分离、完整取出肿物。术后抬起手臂,腋窝那道淡淡的痕迹很快就淡化了,乳房表面干干净净。
这个方案特别适合位置深、体积大、或者对外观有极致要求的患者。2025年《中国实用外科杂志》的指南也提到,在保证完整切除的前提下,应尽可能保留乳腺外观——腔镜就是实现这一点的利器。
但是,腔镜手术有三个门槛你必须知道:
第一,全麻。腔镜需要在气腔下操作,患者必须全身麻醉。有些人一听全麻就害怕,或者身体状况不适合全麻,那这条路就走不通。
第二,位置受限。腔镜器械从腋窝进去,最顺手的是外上象限的肿物。如果肿物长在内下象限(靠近胸口、偏下方的位置),器械要拐一个很大的弯才能到,操作难度陡然上升。内下象限的巨大肿物想做腔镜,需要医生有非常高的技术水平——不是每个腔镜医生都能做。
第三,费用更高。腔镜设备、全麻、手术时长都增加了成本,费用通常是开放手术的1.5-2倍。
所以腔镜不是“无脑选”的方案,它有明确的适应人群和场景。
所以到底怎么选?
没有标准答案,但有标准思路。
真正有经验、靠谱的医生,会拿着你的彩超片子和体格检查结果,综合评估这几个因素:
· 位置:外上还是内下?离乳晕多远?靠近胸壁还是皮下?
· 大小:3厘米以下还是以上?6厘米还是10厘米?
· 深浅:摸得到边界吗?还是藏在腺体深处?
· 胸型:乳房大还是小?下垂还是挺拔?
· 多发还是单发:只有一个,还是大大小小好几个?
· 你的诉求:能不能接受全麻?预算多少?多久要恢复工作?对疤痕的容忍度有多高?
然后她会告诉你:你这种情况,A方案、B方案、C方案分别是什么,各自的疤长什么样、麻醉方式是什么、需要住院多久、大概花多少钱、有什么风险。让你自己选,而不是替你选。
开始那位28岁的姑娘最后选了什么?她选了开放手术,乳晕切口。因为她内下象限的肿物做腔镜担心组织破坏大,而且她不想全麻。手术那天,我从乳晕边缘切了一个不到2厘米的弧形口子,完整掏出一个接近6厘米的纤维腺瘤,用的是美容线美容缝合。
术后一周她来换药,对着镜子看了半天,抬头问我:“医生,您确定切了?”
我指了指乳晕边缘那条比头发丝还细的线:“你要不再找找?”
她笑了。我也笑了。