introduction
输尿管镜检查 (URS) 于 1964 年由 Marshall 首次描述,尽管 Bagley 直到 1987 年才引入了输尿管软镜 (fURS) (1,2)。从治疗小结石和适应症,到现在适应症范围很广,如较大的肾结石、妊娠期结石、病态肥胖、尿流改道、儿科和肾盏憩室患者 (3-7)。 今天,输尿管软镜已成为上 尿路 的一线诊断工具,并在选定的患者组中进行治疗 (8,9)。虽然有几篇论文提到了“输尿管软镜操作技巧”,但它们缺乏对 URS 和结石处理的一些关键图片的描述。在这篇评论文章中,我们描述了其中的一些重要步骤,并辅以图片,以增强对这些步骤的理解。
在全身麻醉下,围手术期抗生素预防,患者被置于截石位并备置有X 线透视。 X 射线源通常放在操作台的下方,将影像增强器放在上方,更靠近患者的位置,以减少外科医生的辐射暴露。当操作者站立时,建议他/她不要直接面对患者。理想的位置是横向旋转 90 度。这允许操作员操控制尿管镜(图 1)。光 源线及电线固定塑料护套内。为避免移位,应与尿道口在同一水平面,并尽可能靠近(图 1)。为保持低肾内压,应使用盐水进行简单的重力冲洗,压力不超过 40 厘米水柱(30 毫米汞柱)。使用输尿管通路鞘 (UAS) 可以增强流出量。由于激光光纤长 2-2.5 m,为了无菌和安全处理,应将其放置在工作台上,并在光纤顶部使用盐水浸泡的敷布或纱布。软镜的重量将能稳定光纤。设备设置应允许放射学 C 臂和内窥镜柱位于对侧。
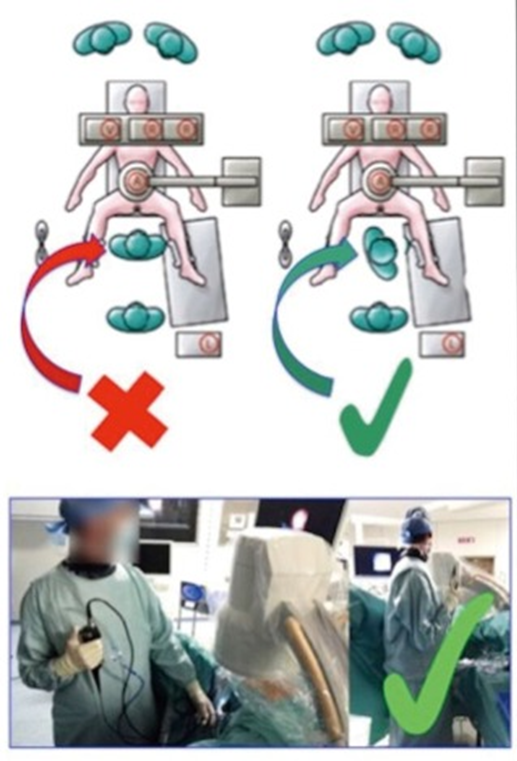
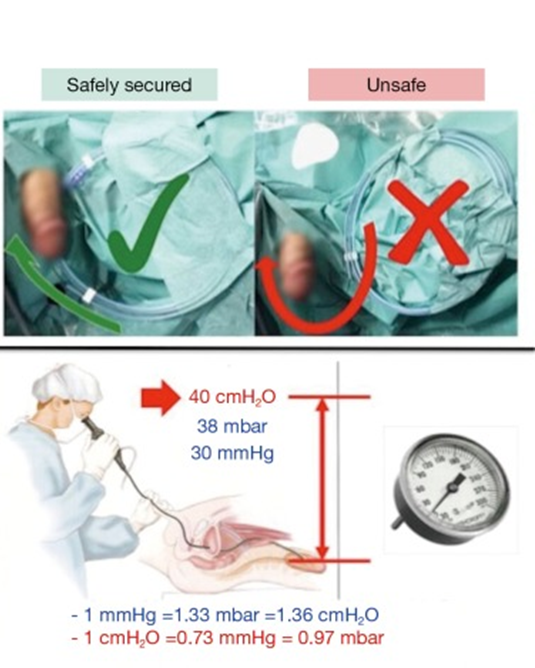
Figure 1 操作者位置、以及维持肾内低压。
安全导丝有助于进入肾脏集合系统以及通过内镜和支架。通常,导丝具有柔性的尖端、低摩擦和刚性轴。输尿管通路鞘 (UAS) 越来越多地用于治疗大肾结石,它也有助于降低肾内压力,从而改善流量和可见性。研究表明,UAS使用可以减少感染的并发症 。UAS 的选择基于临床必要性、患者解剖结构、所用输尿管镜的类型和大小以及外科医生的偏好 。肾内压取决于通过工作通道的流入量(通常为 3.6 Fr),以及通过输尿管镜和 UAS 壁之间的残余空间流出。建议使用较小尺寸的无人机,放置时不要用力。虽然它有助于软镜,但必须注意确保其安全放置,避免对输尿管造成伤害。较长时间使用 UAS较长时间, 理论上存在输尿管狭窄的风险,尽管最近的研究尚未证实这一点。UAS 的尖端应位于肾盂输尿管交界处 (PUJ) 正下方或输尿管上部。如果 UAS 放置遇到阻力,则应将内窥镜放置在导丝上或插入临时输尿管支架,以便日后进行二次 URS 手术。
输尿管软镜(F-URS) 可以通过 UAS 插入或直接在导丝引导下上镜。对于后者,有一定角度的导丝对进镜有一定的帮助(图 2)。操作的动作主要是使用旋转、偏转和进/出运动的组合(图 3)。优势手旋前,旋后用于改变软镜尖端的方向,软镜在右肾内时,需旋后有用,软镜在左肾内时,需旋前有用。集合系统的检查是从上盏开始,然后是中盏和下盏。
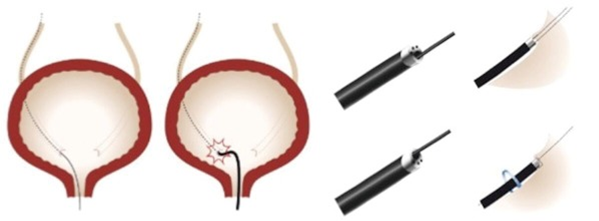

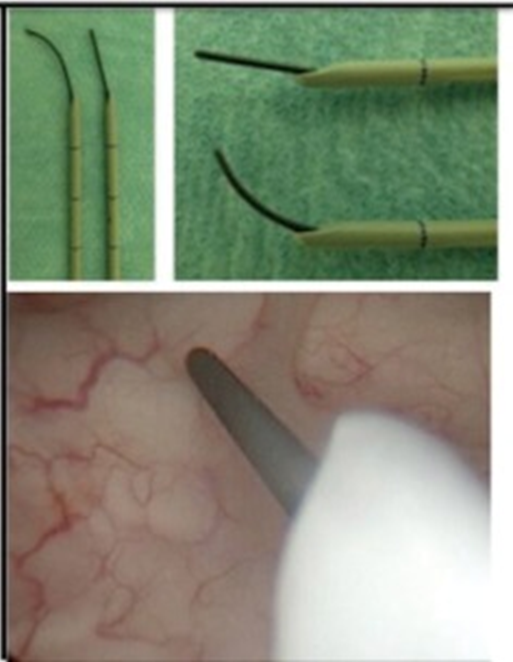
Figure 2 范围和导线操作进入输尿管口
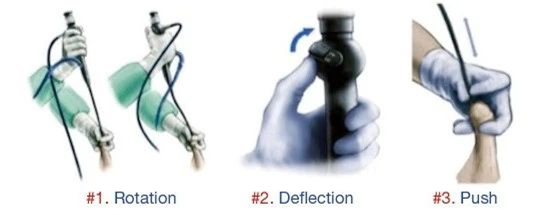
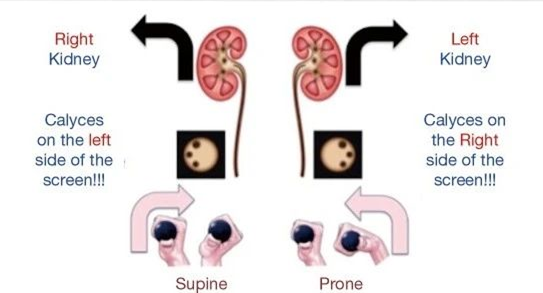
Figure 3 输尿管软镜的运动方向
输尿管软镜的运动,虽然宏观旋转通过优势手进行操作,微旋转通常在尿道口,用非优势手(图 4)。屏幕上的黑色三角形表示 12 点钟位置,气泡反映了前盏,在使用数字 F-URS 时特别有用(图 4)。欧洲和美国销售的软镜的在屏幕上显示的偏转不同,若将镜体向上偏转,其尖端在欧洲习惯用镜方向是下降,而在美国是上升,反之亦然(图 4)。
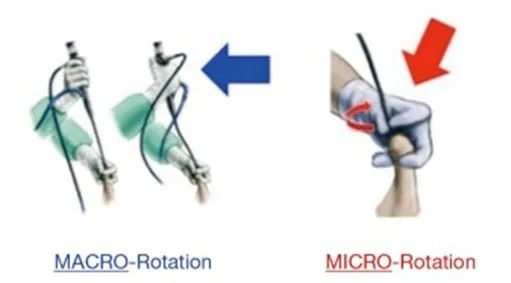
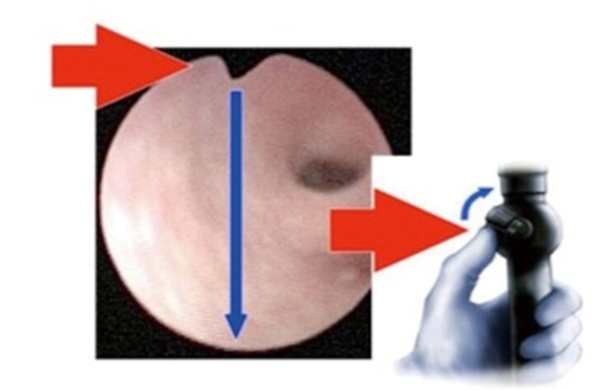
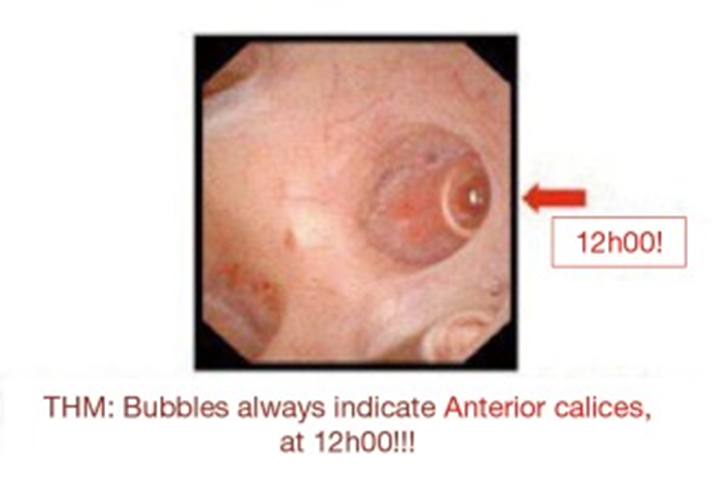

Figure 4 微观和宏观旋转和屏幕位置的识别。
五、Improving vision 改善视野
好的视野是FURS 取得良好结果的关键,并且有一些技巧,可以使得视野得到改变。在开始进间镜时,面对焦、调整亮度和白平衡。UAS 增强灌注压并可能提供更好的视野。同样,使用压力冲洗装置也有助于改善视野,但应谨慎地使用,以避免与出血和感染相关的并发症 (18-20)。尽可能清除手术过程中的碎屑、血液或灰尘,则有利于改善视野,尽管有时耐心等待视野自然改善,也可能会有所帮助。较新的数字软镜还提供比旧光纤软镜更好的视野 (21)。
六、Laser use and settings 激光使用和设置
激光在现代泌尿外科碎石治疗中发挥着重要作用,钬:钇铝石榴石(Ho:YAG)激光在过去的 20 年中证明了其安全性和有效性。脉冲持续时间、能量和频率都可以根据结石的碎片、灰尘或爆米花技术进行调整(图 5,6)。冲打输尿管结石,从中心到表面,而肾结石是从表面到中心。若仅需要破碎,使用短脉冲、高功率和低频率,粉尘化使用长脉冲、低功率和高频率,爆米花使用长脉冲、功率和频率均相对较高。最近,流行粉尘化碎石(0.3-0.6 J 和 20-50 Hz 的频率)获得了动力,可以在单一设置中处理大结石。

Figure 5 用于结石处理的激光设置。


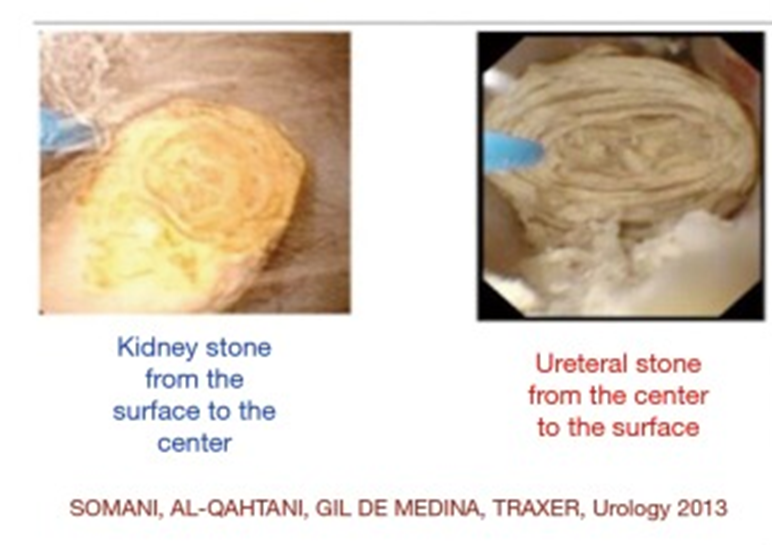
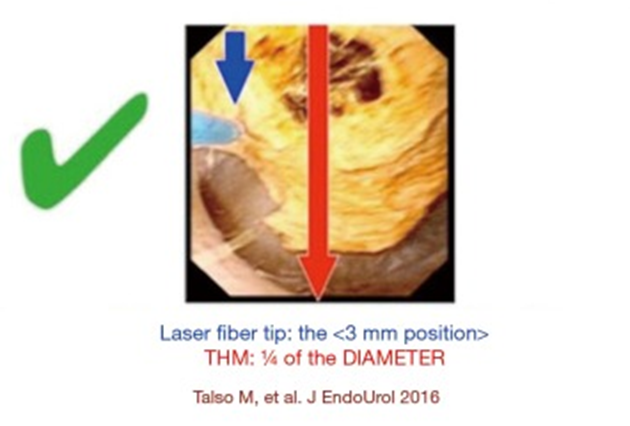
Figure 6 用于破碎、除尘和爆米花的激光设置。
无论使用何种激光技术进行碎石,都必须记住,结石的体积与直径不成正比(图 7)。较大的结石,体积明显较大,在为患者提供治疗咨询时应认识到这一点。因此,在处理较大的结石时,实际上不可能去除所有结石碎片。
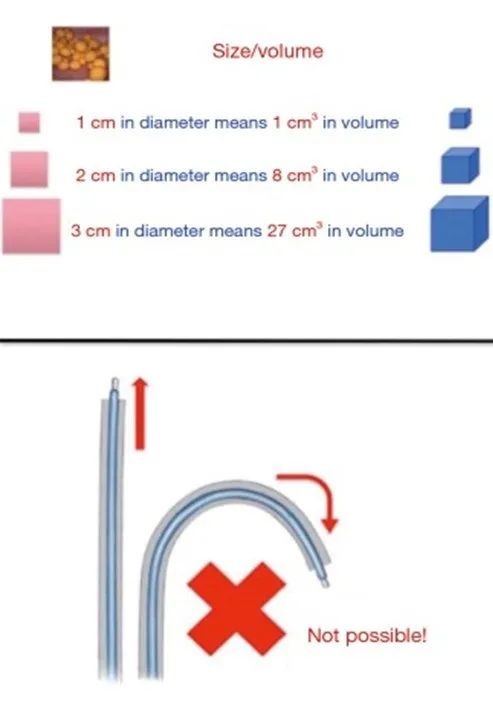
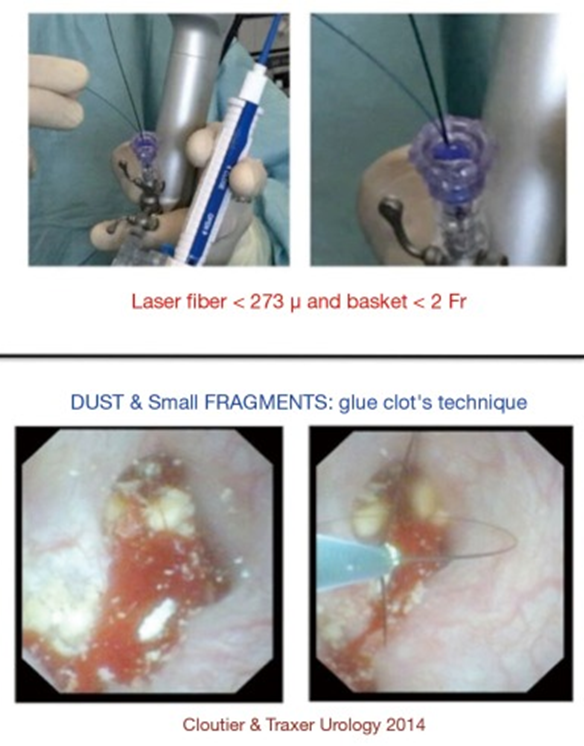
Figure 7 结石体积,下极引入激光纤维,取石技术(胶凝块技)。
在治疗下极结石时,在治疗前将结石重新放置到更容易接近的地方(例如上极)可能是有益的。如果结石无法重新定位,理想情况下应将激光光纤引入于软镜的未偏转(直)的范围内,并且在光纤到达软镜尖端范围后偏转 F-URS(图 7)。使用一次性软镜和球头激光光纤,可以避免软镜的损坏可能性,并且可以将光纤插入偏转的软镜中,但是相对成本较高。也可以通过 F-URS 的工作通道同时插入激光光纤和取石篮。手术完成后,胶凝块技术允许自体血液密封下极,并可作为凝胶清除被困在凝块中的灰尘和小碎片。
在过去的 20 年中,输尿管软镜下活检变得越来越重要,正确的表征似乎是内窥镜治疗的诊断和患者选择的基础 (8,27,28)(图 8)。对于乳头状病变,镍钛诺篮具有良好的组织学特征 (27)。即使肿瘤 > 1 cm 和多灶性肿瘤也可以通过激光消融进行保守治疗 (8)。
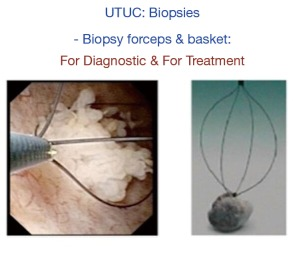
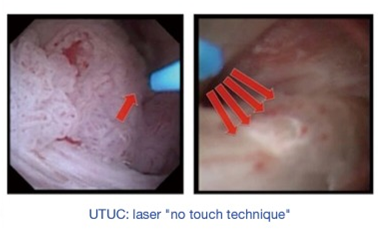
Figure 8 上尿路肿瘤活检和消融。
九、在特殊情况下使用 URS
软镜已被用于治疗肾盂旁囊肿、肾盏憩室和输尿管 / PUJ 狭窄 (29-31)。一旦 F-URS 进入肾盂,囊肿就被识别出来,并用激光切开和引流肾囊肿壁 (29)(图 9)。将切开后的输尿管支架置入囊肿并在 4 周后取出。对于憩室,在透视引导下注射靛蓝胭脂红对比剂以识别憩室颈。集合系统用生理盐水冲洗后,内窥镜下可以看到憩室漏出的染料,然后用激光切开憩室颈部 (14,24)。对于输尿管狭窄,需要定位并进行全层切口。为避免血管损伤,近端狭窄在后外侧进行,远端狭窄在前内侧进行 (30,31)(图 9)。
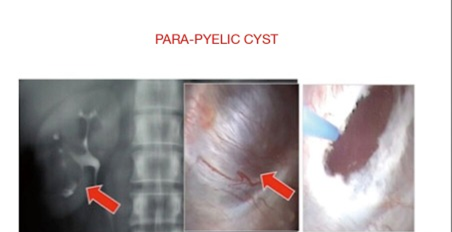
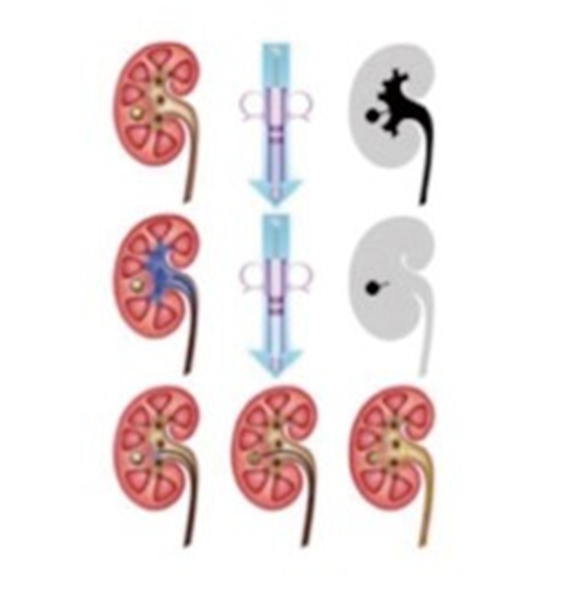
Figure 9 治疗肾盂旁囊肿、肾盏憩室和输尿管狭窄
虽然有一些关于 F-URS 的提示和技巧的评论,但图片指南有助于解释这些步骤并更好地理解该过程。这些技术原则是我们自己的建议,可能还有其他有效的方法来完成我们描述的许多技巧和窍门。尽管我们试图解释重要的步骤,但我们无法完整地解释整个过程。这不是如何执行 URS 的分步指南,而是一个改进程序技术步骤的机会。已经表明 URS 比冲击波碎石术更具成本效益,但未来需要在 URS 中进行更多基于模拟的培训,以便培训标准化,从而转化为更好的临床结果 (32,33)。
F-URS 以扩大的适应症和更安全的结果彻底改变了肾结石的治疗。我们希望这些“提示和技巧”将有助于指导泌尿科医师对上尿路手术进行有效和安全的治疗。