青少年前叉损伤的治疗选择——韧带实质部损伤
临床上认为儿童及青少年或骨骼未发育成熟的运动员发生前交叉韧带(anterior cruciate ligament, ACL)损伤是罕见的。既往研究报道,在该类人群中ACL断裂的发生率不足3%。ACL胫骨止点髁间嵴撕脱性骨折(tibial spine avulsion fractures, TSAFs)的发生率更高。然而随着诊断方法的改进,使得青少年人群中诊断ACL断裂的患者越来越多。在外伤导致的关节腔积血的患者中,ACL断裂的发生率高达25%~65%。青少年发生ACL断裂还是TSAFs主要取决于受伤的机制和髁间窝的形态。
病因及发病机制
1. 少儿ACL损伤机制
少儿和成人ACL的手术具有很多相似的机制及临床表现。关节积血的患者出现ACL损伤的比例高达70%。常见的病史为在膝关节旋转或加速运动中,听到膝关节内“砰”的一声,即刻出现膝关节疼痛、肿胀和活动受限。与其他人群一样,青少年运动员可能在接触性运动中发生ACL损伤。伤后患者常描述其膝关节在选择、加速或急停等运动中有膝关节不稳的现象。

图1:青少年常见的ACL受伤场景
相较于接触性运动,非接触运动中的损伤较为少见,但依旧不可忽视。其中膝关节外翻和胫骨内旋是损伤的主要机制。在既往的ACL损伤机制的研究分析中可揭示,在非接触性损伤的过程中,足部与地面接触后的前40ms,突然发生膝关节外翻和胫骨内旋,之后发生ACL撕裂后,出现胫骨外旋。这署名膝关节外翻施加了外侧的负荷,由于胫骨外侧平台的后倾角,胫骨发生前移和内旋,最终导致ACL断裂。
2. 少儿ACL损伤的风险因素
少儿ACL损伤的主要风险因素可概括为:①女性;②解剖学异常,包括,股骨髁间窝宽度偏窄、胫骨平台矢状位宽度偏小、曲率偏小、后倾过度、高位髌股。
儿童和青少年ACL损伤的患者股骨髁间窝宽度以及体积与发生膝关节损伤但ACL完整的少儿相比均明显更小,胫骨平台后倾角增加>4°对预测ACL损伤有76%的敏感性和75%的特异性。此外,胫骨平台矢状位宽度偏小、胫骨近端和股骨远端关节面曲率偏小均容易导致胫骨近端的前向和旋转不稳定,也会增加ACL损伤的风险。
体格检查
通常查体
查体时应该注意关节是否存在肿胀,对关节活动度(ROM)、下肢神经、血管进行常规检查,以及对髋、膝、踝关节的稳定性进行仔细评估。重点检查Lachman 试验、前抽屉试验和内外翻应力试验。推荐尽可能选择麻醉状态下查体,拉赫曼(Lachman)试验敏感性最高,轴移试验(pivot shift test)特异性最高。
需要注意的是,青少年运动员因发育不成熟本身存在韧带松弛现象,因此,需要对健侧关节进行查体,必要时评估其他关节韧带的松弛度(Beighton score)。怀疑ACL断裂的患者同时应该对半月板进行查体以除外联合损伤,包括关节线疼痛、屈曲挤压和McMurray试验。此外,对关节肿痛的患者,评估髌骨力线(Q角)非常重要,因为髌骨不稳有时会存在与ACL损伤相似的临床表现。
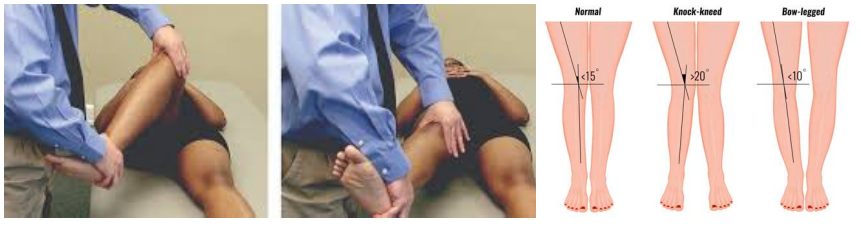
图2:Mcmurray试验和Q角
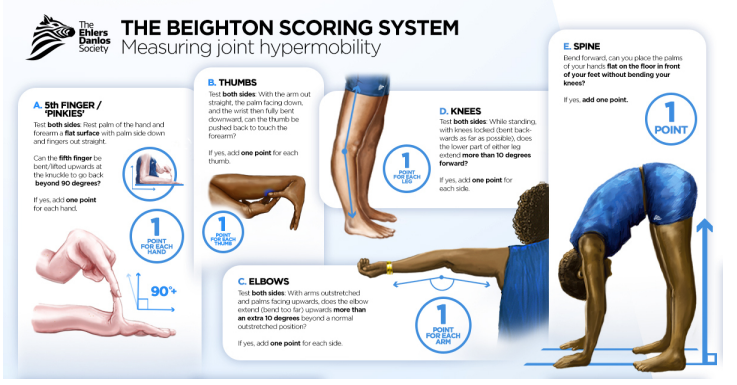
图3:Beghton评分
骨龄的检查
对于可疑ACL损伤的青少年运动员患者,特别需要注意的是对身体发育状况的评估,有几种方法可以用来评估青少年的肢体发育状况。Tanner和Whitehousel生理发育评估方法主要关注身高、体重以及身高、体重的增长速度。Tanner分期是体格检查中评估身体发育状况的最常用方法。尽管许多儿科医生能熟练运用这种评估方法,但遗憾的是,多数运动医学医生不熟悉这种方法。
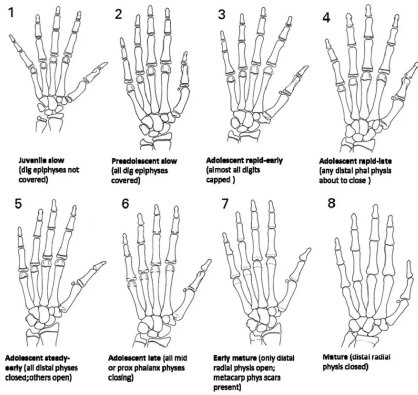
图4:TANNER⻣龄检测图谱
应考虑应用多途径来预测少儿的生长发育情况及骨龄2018年国际奥委会专家共识推荐评估骨龄时需要考虑的因素包括:①了解骨龄和实际年龄的区别;②通过膝关节局部影像学确定股骨远端、胫骨近端和胫骨结节骨骺状态;③不能通过任何单一骨龄测定方法即可确定骨龄,应使用多种途径并结合临床评估的方法来确定骨龄,包括患儿近期生长速度、Tanner分期、患儿父母身高等。目前临床最常见的骨龄评估方法为摄左手和左腕关节正位X线片,与骨龄图谱比对。确定骨龄后,通过使用Dimeglio的剩余生长潜力评估方法可进一步确定股骨远端和胫骨近端剩余生长潜力之和,进而确定手术重建使用的方法。
影像学检查
X线检查
一方面,X线片中的一些间接征象可对ACL损伤诊断提供。支持对于青少年运动员,如果怀疑ACL损伤,应拍摄运动相关的膝关节X线片。包括站立前后位、侧位片,站立屈膝位或髌骨切线位、日出位片,这些体位的X线片可以用来诊断如剥脱性骨软骨炎(站立屈膝前后位明显)、髌骨半脱位(髌骨切线位明显)、髁间棘骨折(侧位片明显)等疾病,对于需要手术的患者需要拍摄双下肢全长片来评估力线。
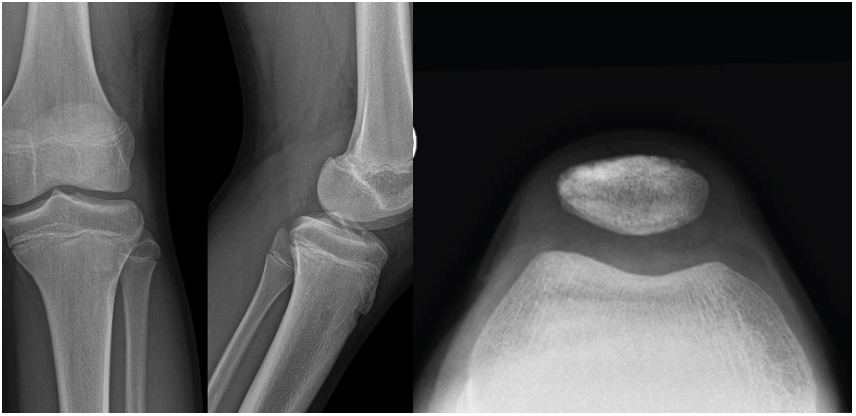
图5:膝关节正侧位及切线位X线
另一方面,X线片还可提供重要的鉴别诊断依据。ACL止点撕脱骨折在儿童和青少年中比成人更为常见,通过X线片表现即可诊断ACL损伤。虽然ACL损伤的Segond骨折(胫骨外侧平台撕脱骨折)发生率仅为6%~9%,但通过X线片观察到Segond骨折中75%~100%存在ACL损伤。3.2%~26.4%的ACL损伤中可观察到X线片中股骨外侧髁凹陷征39-401,凹陷深度>2.0 mm时,ACL损伤诊断特异性为100%。应力位X 线片还可定量评估韧带损伤后及术后的前向稳定性。其中,髌骨脱位的损伤机制与ACL损伤相似,需要注意鉴别。
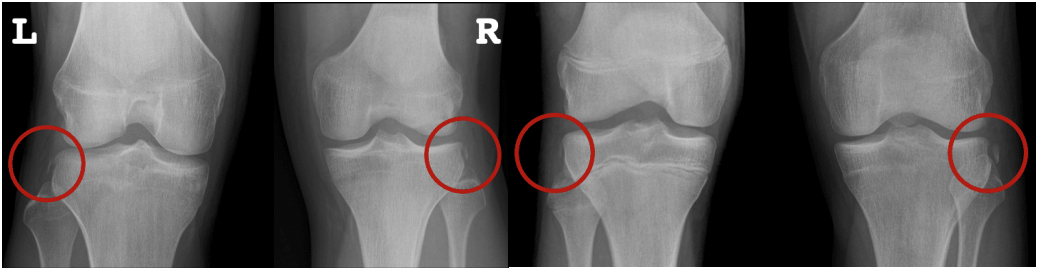
图6:segond骨折
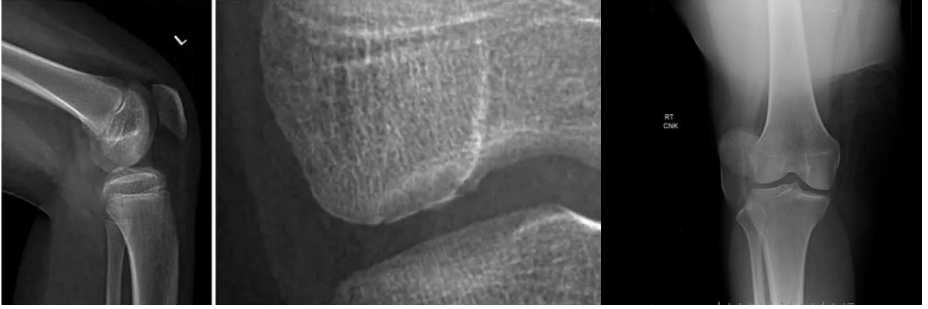
图7:剥脱性软骨炎与髌股半脱位
MRI检查
MRI已逐渐成为评估ACL损伤的首选方法。ACL损伤的直接证据有连续3个层面上表现出韧带的不连续以及髁间窝空虚征。髁间窝空虚征表现为在股骨髁间被液体信号占据而不见ACL信号,这种现象在T2加权图像上最好诊断。急性ACL损伤或断裂可表现为韧带走行范围内的水肿信号,T2加权信号增强,同时可能伴有韧带形态异常。亚急性期,水肿信号减退,韧带走行内见卷发样改变。在慢性期甚至完全看不到ACL信号影。在一些病例中,当ACL与后交叉韧带(PCL)形成粘连时,在矢状位上可能表现为与正常ACL相似的影像。这时轴位和冠状位的图像可能会有帮助,需要特别观察ACL股骨侧止点。
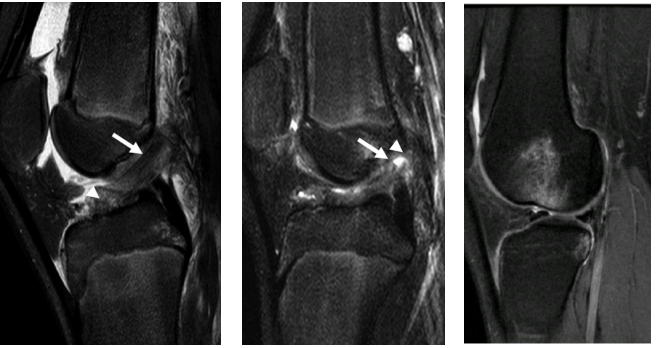
图8:MRI T2WI上的卷发征、高信号影、对吻征
前交叉韧带损伤的MRI间接证据包括关节腔积血和膝关节的对吻伤,这种情况下可见股骨外侧髁和胫骨平台后外侧的骨组织水肿信号影。此外,可见股骨髁滑车外侧沟加深的情况,一般深度大于2mm。MRI上ACL损伤的其他间接证据包括 Segond 骨折、胫骨前移和PCL走行迂曲,这些往往是非特异性的。
对于ACL韧带实质部损伤仅通过X 线片很难诊断。Jackson等纳入89项研究的系统综述通过比较MRI和关节镜检查结果,发现MRI诊断ACL损伤的敏感性和特异性分别为87%和91%。另外,Yoon等通过对151例(151膝)ACL损伤进行回归分析发现MRI诊断ACL损伤的准确性在伤后6周(82.1%)、伤后3个月(89.4%)、伤后1年(89.4%)与Jackson等是一致的。此外,MRI中的间接征象也有助于诊断ACL损伤,包括胫骨平台的骨擦伤、后十字韧带的角度、外侧半月板后角后移等均为ACL撕裂的高度特异性表现。
治疗方式
非手术治疗
青少年运动员ACL损伤是否需要手术往往很难决定,因为除了疾病本身,患者的运动需求、家庭及第三方因素等均会干扰临床决策。ACL损伤行手术治疗的基本出发点是考虑到ACL损伤可能会导致继发性半月板、软骨损伤以及慢性膝关节不稳或无法返回运动状态。但是在青少年患者中,这些风险必须与实施ACL重建相关的潜在并发症相平衡。并发症包括骨骺生长停滞导致的畸形或肢体不等长。
预防
青少年运动员,尤其是年轻患者的ACL损伤会导致严重的短期或长期后果。关于预防膝关节运动伤的方案已经制定,并且日益完善,这对个人和公共健康都很重要。这些方案包括宣教和如何热身、提高肢体协调性、运动敏感性以及肢体下肢力量的训练。运动医学医生可以给需要这些训练的青少年提供指导和帮助。一项纳入个研究共1000多名患者的荟萃分析结果证实了这种指导对预防膝关节损伤,特别是ACL损伤是有用的。
相关研究已证实预防性神经肌肉训练(preventive neuromuscular training,PNMT),包括神经肌肉训练、躯体平衡训练、核心肌力训练、膝关节局部肌力训练,对降低ACL损伤发生率的正向作用。Mandelbaum等对于12名足球运动员在同一赛季 的前半部分和后半部分分别采用常规训练和PNMT,发现PNMT可显著降低受伤发生率。4项临床研究的系统回顾通过亚组分析发现,进行PNMT的运动员ACL损伤发生率低,其训练的重点为力量训练、躯干平衡训练和多重运动干预。对于儿童和青少年运动员进行全员PNMT临床效费比最优,能够以最小的资源投入取得最大程度的预防效果,而部分特定项目运动员进行PNMT或者全员完全不做PNMT效费比均相对较差。

图9:预防性神经肌肉训练(preventive neuromuscular training,PNMT)
保守治疗
青少年患者ACL损伤的传统治疗方法是推迟手术治疗直到骨骼成熟,期间使用保护性支具、物理治疗和调节运动方式。保守治疗的指征主要是患者个人因素或医疗因素会增加手术的风险,或者单纯的ACL部分损伤而无继发损伤。
前交叉韧带部分损伤的治疗
青少年ACL部分损伤与ACL完全撕裂的治疗原则相似。如果临床表现、查体与关节不稳和运动受限一致,或者患者合并半月板撕裂或软骨损伤以及关节反复出现积液,这表明虽然ACL部分损伤但存在功能缺失。如果临床表现和查体没有膝关节不稳的表现,那么可以考虑支具保护、物理康复和改变运动方式等保守治疗方法。
手术治疗
手术指征(指南推荐)
ACL实质部中段完全断裂进行修复手术已被证实效果不佳。目前还缺乏高质量的前瞻性研究来对比非手术治疗和ACL重建的结果,但非手术治疗失败后才接受ACL重建的儿童和青少年患者与早期重建者相比,会出现更多的半月板和软骨损伤,早期接受ACL重建者,其膝关节稳定性、国际膝关节文献委员会(International Knee Documentation Committee,IKDC)评分均优于保守治疗者,相较于保守治疗者也更容易恢复至受伤前的运动水平。这些发现是越来越多的临床医生决定早期手术的原因。
由于少儿生长发育的特殊性,推荐儿童和青少年ACL实质部中段完全断裂患者存在以下情况时应积极选择手术重建:①同时伴有可手术修复的其它膝关节内结构损伤;②在经过高质量康复后仍旧存在膝关节不稳定症状或再次发生同一关节内结构损伤;③患者不能接受现有的运动限制。对于无手术指征或拒绝接受手术者,非手术治疗也是一种安全、可行的治疗选择。
手术方式
目前手术重建技术主要包括∶①不经骺板骨外型重建(physeal-sparing ACL reconstructions);②不经骺板全骨骺内重建(all-epiphyseal ACL reconstruc-tions);③部分经骺板重建(partial transphyseal ACL reconstructions);④完全经骺板重建(transphyseal re-constructions)。通过严格地把控手术指征并遵照特定手术操作要求,以上几种重建方式均可获得良好的中、长期功能结果。
Kocher等描述并提倡对处于Tanner1或2期的青春期前儿童使用自体骼胫束的关节内、外混合重建技术。这种重建技术没有骨隧道,如同Losee等描述的一样,在关节外侧通过骼胫束重建来控制小腿旋转。
Anderson和Guzzanti等描述了不干扰骨骺的腘绳肌移植物重建技术。两者都强调了在胫骨骨隧道外进行韧带张力的调节。Anderson的重建技术是胭绳肌移植物穿过股骨和胫骨的隧道张力固定,在胫骨侧,将腘绳肌穿过胫骨骨骺,用螺钉固定在胫骨干骺端。
费城儿童医院的Lawrence等最近描述了CT引导下股骨和胫骨骨骺的全骨骺ACL技术图,术中建议使用CT扫描或透视来避免固定到干骺端。
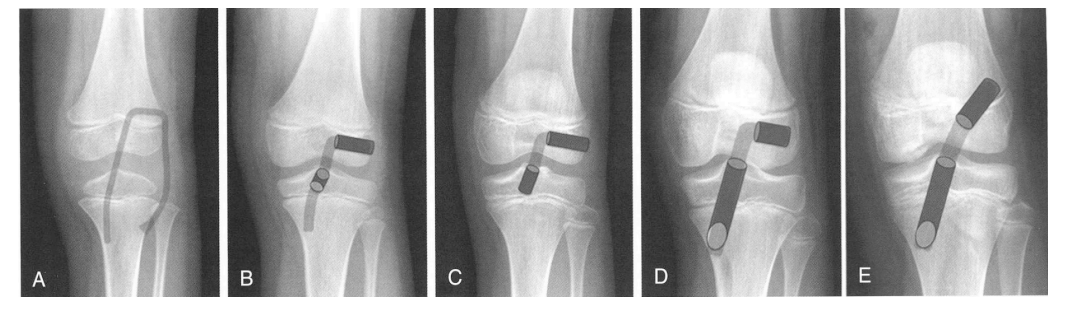
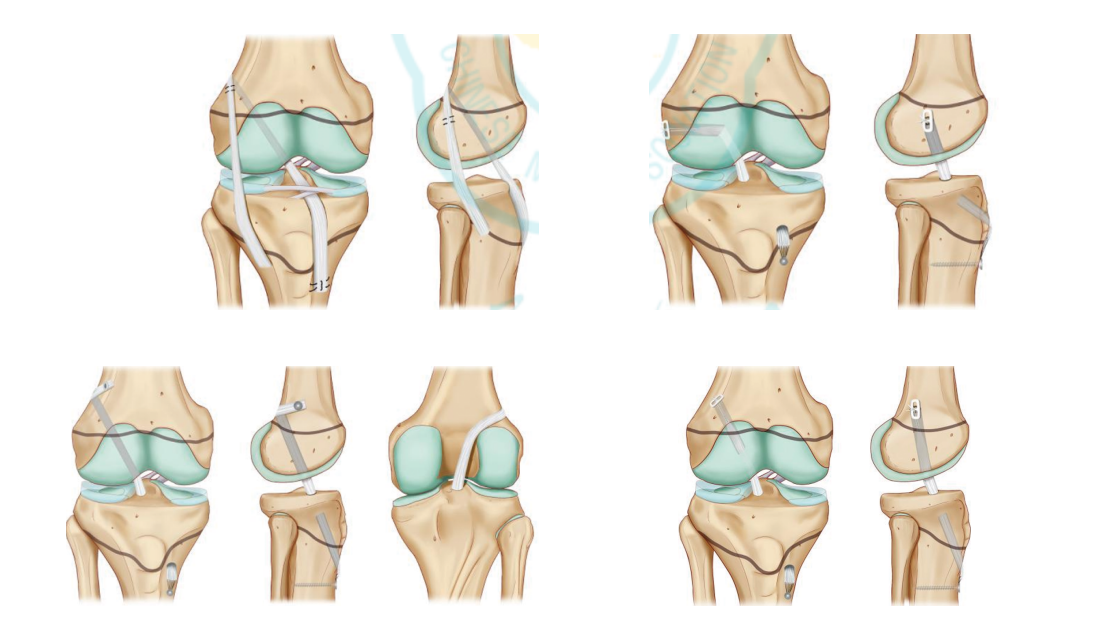
图10:各类常见的术式的X线与示意图
减少骺板损伤的方法
1. 骺板附近谨慎操作原则
推荐进行重建ACL时,注意以下骺板附近慎重操作(physeal respecting)技术减少对骺板影响:①控制移植物直径;②隧道更垂直于骺板;③尽量使用软组织移植物,而非骨-腱-骨移植物;④避免内固定螺钉或者骨-腱-骨移植物骨块跨骺板放置;⑤避免移植物张力过高。
2. 移植物的直径
经骺板重建时移植物的直径与骺板损伤面积相关,直径8mm的移植物需要移除股骨远端2.5%的骺板和胫骨近端2.4%的骺板,但直径为11mm时,需要移除的骺板高达7.8%。动物实验表明骺板损伤面积达总面积的7%~9%时会影响骨生长发育。除直径外,隧道方向也很重要,隧道应尽可能垂直骺板,斜形钻孔会损伤更多的骺板,进而增加生长紊乱的风险。
康复
青少年运动员ACL重建术后的康复与成年人相似。术后康复按进展不同分为几个阶段,阶段的划分主要以康复训练的结果来区分,而不是刻板的以时间来区分。
1. 康复计划
第一阶段的康复重点是减少手术对患者的创伤。早期是否需要支具保护目前存在争议,支具保护的好处是可以减少疼痛,减少关节积液相关的并发症,以及减少术后早期的关节屈曲挛缩然而,长期的随访并没有发现支具对于关节活动度、松弛度、患者自我感受及功能评分方面存在优势。在此阶段,强调将膝关节处于伸直位,认为这样能减少疼痛、髌股关节并发症及关节纤维化。Beynnon等的回顾性分析结果发现,ACL重建术后即刻关节负重对移植物没有影响,而且还能减轻膝前疼痛。第一阶段的康复目标是减轻疼痛及关节肿胀,膝关节能完全伸直,屈曲达到90°,恢复髌骨活动度和股四头肌的自主活动能力。达到这些目标则预示着可以进入下一阶段的康复训练。
术后第二阶段的目标是消除疼痛和积液,膝关节可以完全屈曲,恢复正常行走步态,改善本体感觉和增强股四头肌和胭绳肌肌力。为了获得膝关节各肌群肌力和活动度的改善,需要进行等长和等张的关节附属肌群的锻炼。多项研究支持在康复计划早期40°~90°范围内的等张练习和0°、60°、90°的等长练习可以在增强肌肉力量的同时最大程度减少髌股关节应力,应根据负重情况、疼痛程度和关节活动度来决定闭链练习的强度。闭链练习的好处包括强化肌肉力量、改善关节功能、促进肌肉和肢体协调性。早期的康复训练中,膝关节活动应限制在0°~60°,这样可以减少ACL重建移植物和髌股关节的应力。在术后9周,ACL重建移植物的抗张能力改善,可以增加膝关节屈曲范围内的开链和闭链练习强度。在康复的第三阶段,主要目标是改善肌肉力量和肢体协调性,以使患者逐步开始跑步和爆发力的练习。重点是加强对髋关节及核心肌群的力量和协调性。尤其在女性运动员中,髋关节横向运动、膝关节轴向运动及左右移位活动被认为会增加ACL损伤的风险。康复中减少这些损害的方法是加强肌肉力量和下肢力线训练,这被认为能改善女性运动员的股骨和胫骨运动情况。
2. 重返运动
2018国际奥委会专家共识建议重返运动参照第4阶段的生理和心理里程碑标准。时间也是考量重返运动的重要参考,非手术者康复治疗应至少持续3~6个月,手术者术后康复至少持续9个月,ACL重建后9个月以上再恢复比赛可以降低再断裂发生率。儿童和青少年运动员在ACL重建术后12个月发生ACL再损伤的风险均较大,因此建议在术后12个月内不要参与容易导致膝关节发生轴移的动。作为另一种潜在的参考方案,利用客观数据评测股四头肌肌力也可以作为依据协助做出重返运动的决定。对称的股四头肌肌力有助于调控落地姿态,降低ACL再断裂风险。Zwolski等的关于139例ACL重建手术患者的研究表明,如果IKDC评分>94.8分,可认为患者具有足够对称的股四头肌肌力,可以安全地重返运动。康复也是训练健侧肢体的绝佳机会,这一点对于预防对侧损伤同样很重要。心理恐惧也会影响重返运动,与肌力不对称一样均已被证明是成人不能重返运动的可靠预测指标。心理因素在儿童中也可能很重要,但目前的研究还不充分。
一旦患者重返运动,应该长期坚持损伤预防项目与常规训练项目相结合的训练方式,这些损伤预防项目重点强调能够促进下肢力线动态对齐和增加落地/变线技巧。