在常规体检中,肝囊肿的检出率正逐年上升,成为不少人心中的“意外访客”。这些肝脏中的“小水泡”究竟从何而来?是否会演变为肿瘤?是否需要立即处理?本文将带您科学认识肝囊肿,消除不必要的恐慌,掌握科学的应对之道。

一、肝囊肿的本质与来源
肝囊肿,通俗而言就是肝脏内形成的封闭“水囊”。囊壁由上皮细胞构成,内部充满清亮液体(多为浆液)。它们绝大多数是先天形成的,源于胚胎时期胆管发育过程中的微小异常。这种发育异常的胆管未与胆道系统连通,逐渐独立膨大形成囊肿。
后天获得性囊肿较少见,可能由创伤、炎症或寄生虫感染(如肝包虫病,在我国牧区需警惕)引起。
二、肝囊肿的“沉默”与“发声”:症状与体征
1、绝大多数情况(70-80%):沉默的“小水泡”
体积小(常<4cm)或位置较深的囊肿通常毫无症状,常在体检(超声、CT)中被偶然发现。
2、少数情况:囊肿“发声”了
当囊肿体积增大(常>5cm)、数量增多或出现并发症时,可能引起:
压迫感或隐痛: 右上腹或上腹部胀满、钝痛(囊肿牵拉肝包膜或压迫邻近器官)。
消化不适: 腹胀、早饱、恶心(压迫胃或肠道)。
罕见但需警惕的并发症:
感染: 囊肿内感染可导致发热、寒战、腹痛加剧(需及时抗生素治疗或引流)。
出血: 囊肿内出血可引起突发剧烈腹痛,囊液可能变浑浊或带血。
破裂: 非常罕见,可导致剧烈腹痛和腹膜炎。
压迫胆管/血管: 巨大囊肿压迫胆管可引起黄疸;压迫门静脉可导致门脉高压表现(罕见)。
3、体征:
通常无特异性体征。巨大囊肿可能在腹部触及包块;合并感染时可能有右上腹压痛。
三、如何判断肝囊肿的“好坏”与严重程度?
1、影像学评估是核心:
超声 (首选): 无创、经济、方便。典型表现为边界清晰、圆形/类圆形的无回声区(“黑色水泡”),后方回声增强。是筛查和随访的首选。
CT/MRI: 更清晰显示囊肿大小、位置、数量、与周围结构关系,尤其对复杂性囊肿(如囊壁增厚、有分隔、内容物不均匀)或需鉴别诊断时价值更高。典型单纯囊肿在CT上为水样低密度灶,MRI T2加权像上为明显高信号。
2、鉴别良恶性至关重要:
绝大多数肝囊肿是良性的单纯性囊肿。需要警惕的是:
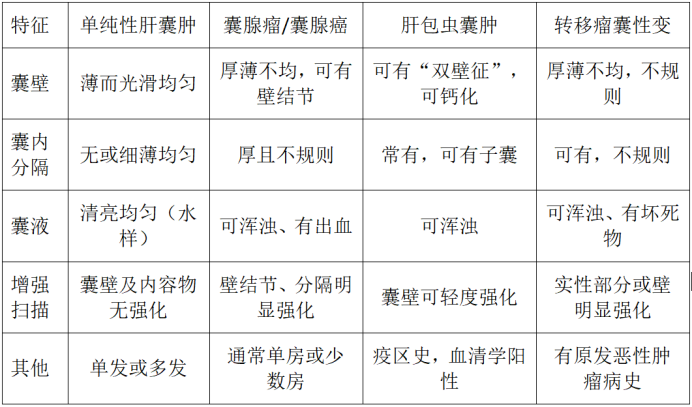
囊腺瘤/囊腺癌: 影像学可见囊壁厚薄不均、有壁结节或乳头状突起、分隔厚且不规则、囊液密度/信号不均匀。增强扫描时,实性部分或壁结节会强化。这是最重要的良恶性鉴别点。
肝包虫囊肿: 有疫区接触史,典型影像可见“双壁征”(内囊与外囊分离)、囊内子囊或囊壁钙化。
转移瘤囊性变: 通常有原发肿瘤病史,影像可见多发、囊壁不规则、可有实性成分。
表:肝囊肿常见类型的影像学特征比较
3、严重程度评估要点:
大小与数量: 囊肿越大(尤其>5cm)、数量越多(特别是多囊肝),引起症状和并发症风险越高。
位置: 靠近肝包膜或压迫重要结构(如胆管、血管、胃)的囊肿更易引起不适。
是否合并并发症: 感染、出血、破裂、压迫症状提示病情较重。
是否影响肝功能: 绝大多数单纯囊肿不影响肝功能。多囊肝晚期可能导致肝功能不全。
四、肝囊肿需要治疗吗?如何治疗?
核心原则: 无症状的单纯性肝囊肿,无论大小,通常无需治疗! 定期随访观察即可(如每6-12个月复查超声)。
治疗指征:
1、囊肿引起明显症状(疼痛、压迫不适)。
2、囊肿巨大(通常>5cm)且有增大趋势。
3、囊肿合并感染、出血或破裂。
4、囊肿压迫胆管导致黄疸或压迫门静脉。
5、临床或影像学怀疑为囊腺瘤或囊腺癌。
主要治疗手段:
1、超声/CT引导下穿刺抽液 + 硬化治疗(首选微创方法):
方法:在影像引导下,用细针穿刺囊肿,抽出囊液,然后向囊腔内注入硬化剂(常用无水酒精或聚桂醇)。硬化剂破坏囊壁内皮细胞,使其失去分泌功能,囊腔粘连闭合。
优点:创伤小、操作相对简单、恢复快、门诊可进行。
缺点:复发率相对高于开窗术(尤其对巨大或多房囊肿),硬化剂可能引起短暂疼痛或发热。
效果: 对于合适的囊肿(单纯、单房),有效率可达70%-90%,复发率约10%-20% 。一项前瞻性研究表明,使用无水乙醇硬化治疗直径>5cm的有症状单纯肝囊肿,1年后的成功闭合率超过85% 。
2、腹腔镜囊肿开窗术(金标准手术):
方法:在腹腔镜下,切除囊肿位于肝脏表面的部分囊壁(“开窗”),使囊腔与腹腔相通,囊液流入腹腔被吸收。
优点:疗效确切,复发率低(<10%),能处理较大、位置较深或多房囊肿,可同时处理多个囊肿,能获取囊壁组织送病理检查明确诊断(尤其怀疑肿瘤时)。
缺点:需要全身麻醉和腹腔镜手术,创伤和风险比穿刺硬化大,住院时间稍长(通常2-4天)。
效果: 长期缓解率高达90%以上,是治疗有症状大囊肿最有效的方法之一。
3、开腹手术: 仅适用于囊肿位置特殊(如紧贴重要血管)、腹腔镜难以处理、或高度怀疑/确诊为囊腺癌需扩大切除时。
4、肝部分切除/肝叶切除: 主要用于确诊或高度怀疑为囊腺瘤或囊腺癌时,需完整切除病灶。对于局限于肝脏一叶的巨大、有症状且其他方法无效的单纯囊肿,也可考虑。
治疗药物:
目前没有特效药物能消除肝囊肿。
合并感染时: 需使用敏感抗生素。
多囊肝研究(仍在探索阶段): 针对抑制囊肿生长的靶点(如cAMP信号通路)的药物(如生长抑素类似物:奥曲肽、兰瑞肽;V2受体拮抗剂:托伐普坦)在临床试验中显示出一定减缓囊肿增长的作用,但主要用于多囊肝且症状显著的患者,对单纯性肝囊肿效果不明确,且药物副作用(如托伐普坦致肝损伤风险)和长期疗效仍需更多研究,目前不推荐用于单纯性肝囊肿的常规治疗。
五、前沿探索:肝囊肿治疗新方向
1、内镜超声引导下引流与消融: 利用更精准的内镜超声技术进行穿刺引流或对囊壁进行射频消融/激光消融,可能提高复杂囊肿的治疗效果,减少复发,研究正在进行中。
2、新型硬化剂与载药系统: 探索更有效、刺激性更小或能缓释药物的新型硬化剂或载药微球。
3、基因与靶向治疗(主要针对多囊肝): 深入了解囊肿形成的分子机制(如PKD1/PKD2基因突变),为未来开发更精准的靶向药物提供基础。
六、预防与生活管理
无法主动预防: 单纯性肝囊肿多为先天形成,目前没有确切的预防措施能阻止其发生。
定期体检是关键: 通过腹部超声等检查早期发现、明确性质、监测变化。
生活注意事项:
无需特殊忌口: 均衡健康饮食即可。无证据表明特定食物会刺激囊肿生长。
避免腹部外伤: 防止巨大囊肿因外力导致破裂或出血(虽罕见)。
谨慎使用雌激素: 有观察性研究提示长期大剂量雌激素(如某些避孕药或激素替代治疗)可能促进囊肿生长,但证据级别不高。如有顾虑,可与医生讨论用药利弊。
保持良好心态: 认识到绝大多数肝囊肿是良性的、发展缓慢甚至不发展的,避免不必要的焦虑。
遵医嘱随访: 对于无需治疗的囊肿,务必按照医生建议的时间间隔(如6个月、1年或更长)进行影像学复查(通常是超声),监测大小变化。如有新发症状(如疼痛、发热)应及时就诊。
记住关键点:
1、肝囊肿很常见,绝大多数是良性“小水泡”(单纯性囊肿),无症状、不长大、不癌变。
2、体检发现莫惊慌: 无症状的小囊肿(<5cm)无需治疗,定期复查超声观察即可。
3、治疗看指征: 只有引起症状、过大、有并发症或怀疑恶性时才需要干预。穿刺硬化和腹腔镜开窗术是主流微创方法。
4、无药可消囊肿: 目前没有特效药物能消除囊肿。研究中的药物主要用于严重多囊肝。
5、生活无特殊禁忌: 健康饮食,避免腹部撞击,保持好心情,遵医嘱随访是关键。
6、警惕“不典型”信号: 影像学发现囊壁厚、有结节、分隔不规则等,需高度重视,及时明确是否囊腺瘤/癌。
记住: 面对肝囊肿,最大的智慧是“战略上藐视”(认识其良性本质), “战术上重视”(坚持科学随访和必要时处理)。
重要提示: 本文信息旨在科普,不能替代专业医疗建议。具体诊疗方案请务必咨询您的医生。