在呼吸系统感染性疾病中,肺脓肿就像一个潜伏的“破坏者”——它在肺实质内形成充满脓液的腔洞,不仅带来持续高热、大量脓痰,还可能引发致命并发症。作为临床常见病,肺脓肿的早期识别和规范治疗至关重要。本文将带您全面了解这一疾病,掌握科学防治方法,守护呼吸健康。

一、肺脓肿:肺里的“脓包”从何而来?
肺脓肿是肺组织坏死形成的含脓腔洞,主要由病原微生物感染引起。其发病有两大主因:
1、原发性(吸入性)肺脓肿(最常见,占80%以上)
关键因素:误吸。当意识障碍(如醉酒、麻醉、脑卒中)、吞咽困难或胃食管反流时,口咽部含菌分泌物或胃内容物误吸入肺。
病原体: 以厌氧菌为主(如普雷沃菌、梭杆菌、消化链球菌),常合并需氧菌(如肺炎链球菌、金黄色葡萄球菌、肺炎克雷伯菌)。
2、继发性肺脓肿
肺炎未控制(如金黄色葡萄球菌、肺炎克雷伯菌、铜绿假单胞菌感染)
支气管阻塞(肺癌、异物)
邻近器官感染蔓延(如膈下脓肿穿透膈肌)
血行播散(如脓毒症、感染性心内膜炎导致的金葡菌肺脓肿)。
发病机制: 病原体侵入肺组织 → 引发严重炎症反应 → 大量中性粒细胞浸润 → 肺组织坏死、液化 → 形成脓腔。若脓腔与支气管相通,脓液可经咳嗽排出,形成液气平面。
二、识别信号:肺脓肿的典型表现
1、全身中毒症状:
持续高热(常达39-40℃)、寒战
大量出汗、乏力、食欲极差、体重下降。
2、呼吸道症状:
咳嗽:初期可能干咳,随后出现咳大量脓痰。
脓痰特征:静置后常分三层(上层泡沫、中层粘液、下层脓渣),伴恶臭(厌氧菌感染典型标志)。
胸痛:病变靠近胸膜时出现,深呼吸咳嗽时加剧。
咯血:约1/3患者出现,量可多可少。
3、体征:
肺部听诊:病变区域可闻及湿啰音;若脓腔较大且靠近胸壁,可能出现支气管呼吸音。
慢性肺脓肿(>3个月):可能出现杵状指(趾)。
4、严重程度评估:
医生常用评分工具判断病情轻重及预后,指导治疗决策:
CURB-65评分: 评估社区获得性肺炎严重程度(也用于肺脓肿),包含意识、尿素氮、呼吸、血压、年龄因素。
SMART-COP评分: 更侧重评估是否需要呼吸或循环支持。
临床综合判断: 高热持续不退、呼吸困难、脓痰量大且引流不畅、出现并发症(如脓胸、大咯血、脑脓肿)均提示病情危重。
三、揪出“脓包”:关键检查手段
1、胸部影像学(诊断核心)
X线胸片: 早期可见大片致密影;脓肿形成后可见含液气平面的空洞(最具特征性),洞壁较厚,内壁常不规则。
胸部CT扫描(金标准): 更清晰显示脓腔位置、大小、数目、壁的厚薄、周围炎症情况及是否与支气管相通。典型表现为圆形或类圆形厚壁空洞,内有液平面,周围有渗出性炎症环绕。
2、实验室检查
血常规: 白细胞总数和中性粒细胞比例显著升高。
C反应蛋白(CRP)、降钙素原(PCT): 明显升高,反映炎症严重程度。
痰液检查:
痰涂片革兰染色: 快速初步判断细菌种类。
痰培养及药敏试验: 至关重要,用于明确病原菌并指导精准用药。采集前需充分漱口,取深部脓性痰,最好在抗生素使用前进行。
血培养: 高热寒战时抽血,对血源性肺脓肿或重症患者有诊断价值。
3、支气管镜检查(必要时)
用于:获取深部痰液或保护性毛刷标本提高病原学检出率;排除支气管阻塞(如肿瘤、异物);进行脓液引流(治疗作用)。
四、鉴别诊断:肺脓肿可别和肺囊肿搞混了
肺脓肿需与多种肺部空洞性疾病鉴别,其中肺囊肿最易混淆:
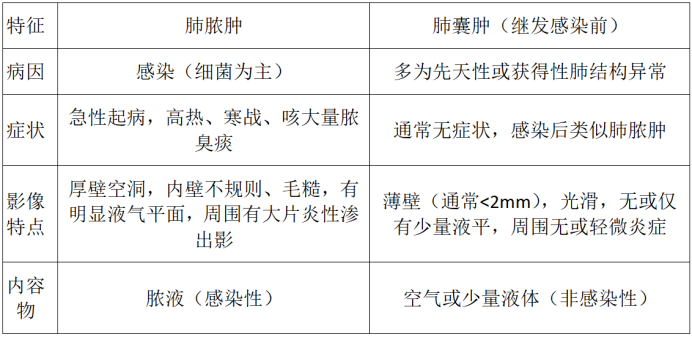
核心鉴别点在于壁的厚薄、内壁是否光滑规则、周围炎症程度以及急性感染症状的有无。
五、清除“脓包”:核心治疗策略
治疗原则:有效引流 + 精准抗菌 + 支持治疗。
1、抗生素治疗(基石)
初始经验性治疗(病原未明时): 必须覆盖厌氧菌和常见需氧菌。
首选方案:
β-内酰胺类/β-内酰胺酶抑制剂复方制剂:如阿莫西林克拉维酸钾、哌拉西林他唑巴坦、头孢哌酮舒巴坦(静脉给药)。
或克林霉素(单用或联合其他药物)。
怀疑金葡菌(尤其MRSA):加用万古霉素、利奈唑胺或替考拉宁。
怀疑革兰阴性杆菌(如肺炎克雷伯菌、铜绿假单胞菌):选用具有抗假单胞菌活性的β-内酰胺类(如哌拉西林他唑巴坦、头孢他啶、头孢吡肟、美罗培南)± 氨基糖苷类(如阿米卡星)或喹诺酮类(如环丙沙星、左氧氟沙星)。
目标治疗(药敏结果回报后): 根据药敏结果及时调整抗生素,选择敏感、窄谱药物。
疗程: 通常需4-8周,甚至更长(影像显示脓腔闭合或仅留稳定纤维灶,临床症状消失)。务必遵医嘱足疗程用药,避免复发!
2、脓液引流(最为关键)
体位引流与胸部物理治疗: 利用重力作用(如病变位于下叶时采取头低脚高位),配合拍背、咳嗽,促进脓液排出。需在医生指导下进行。
支气管镜引流: 通过支气管镜吸引脓液、冲洗脓腔、局部给药(如抗生素冲洗),尤其适用于痰液引流不畅或全身状况差的患者。
经皮穿刺置管引流(PCD): 在影像(CT或超声)引导下,将引流管精准置入脓腔,持续引流脓液。适用于位置靠近胸壁、内科治疗效果不佳、脓腔较大(>4-6cm)的患者。
3、手术治疗(少数情况)
适应症:
内科治疗(包括引流)失败(如持续高热、脓腔不缩小、症状无改善)。
巨大脓肿(直径>6cm)或脓胸形成。
大咯血危及生命,内科止血无效。
怀疑或确诊合并支气管胸膜瘘、肺癌。
慢性肺脓肿(>3个月),脓腔壁纤维化增厚难以闭合。
手术方式: 肺叶切除术最常见。
六、前沿进展:微创与精准是方向
1、微创引流技术优化:
CT/超声引导精准PCD: 提高成功率,减少并发症。
支气管镜介入技术: 如经支气管镜超声引导下脓肿引流(EBUS-guided drainage)、支架置入保持引流通畅、冷冻或激光清创等,应用日益广泛。
2、抗生素应用策略研究:
序贯疗法与口服降阶梯: 研究更佳转换时机(如热退、症状改善、痰量减少、可口服吸收良好时),缩短静脉用药时间。
局部给药探索: 经支气管镜或PCD引流管局部灌注抗生素(如粘菌素、氨基糖苷类),提高脓腔内药物浓度,可能有益于难治性脓肿。
3、快速病原诊断技术:
宏基因组二代测序(mNGS)等新技术,有望更快、更全面识别病原体(尤其培养阴性者),指导精准用药。
七、防患于未然:预防与生活管理
预防措施:
1、维护口腔卫生: 勤刷牙、用漱口水、定期洁牙,减少口咽部定植菌。
2、预防误吸:
意识障碍者(醉酒、中风后)取侧卧位。
吞咽困难者(如神经系统疾病、老年人)调整食物性状(如糊状),进食时专注、缓慢,必要时鼻饲。
及时治疗胃食管反流病。
3、积极治疗原发病: 控制肺炎、清除支气管异物、治疗牙周感染和扁桃体炎等邻近感染灶。
4、增强免疫力: 均衡饮食、适度运动、充足睡眠,接种流感疫苗和肺炎疫苗(尤其老年人、慢病患者)。
生活中的注意事项(已患病):
1、严格遵医嘱用药: 足量、足疗程使用抗生素,切勿自行停药!
2、配合引流: 按医生指导进行有效体位引流和咳嗽排痰。
3、保证营养: 高热量、高蛋白、高维生素饮食,补充因高热、咳痰消耗的能量和营养。
4、充分休息: 急性期需卧床休息。
5、戒烟: 绝对必要!吸烟严重损害肺功能和呼吸道清除能力。
6、定期随访: 按医嘱复查胸片/CT,评估治疗效果直至痊愈。
肺脓肿虽为严重肺部感染,但通过早识别(警惕高热、脓臭痰)、早诊断(依赖影像学)、早治疗(强效抗生素+充分引流),绝大多数患者可获治愈。了解其成因(误吸是关键),知晓典型表现,理解规范长疗程抗生素的重要性,掌握促进引流的方法,并积极落实预防措施(尤其口腔卫生和防误吸),是战胜这个肺内“脓包”的关键。最新微创引流和精准诊疗技术的发展,为患者带来了更多康复希望。